Známky a symptómy epilepsie u dospelých. Hlavné príčiny a príznaky epilepsie - ako sa príznaky záchvatov líšia u detí a dospelých
Epilepsia alebo "epileptika" - chronické ochorenie nervový systém s poškodením mozgu, charakterizovaný patologickou predispozíciou ku kŕčom c. Príčina takéhoto ochorenia môže byť rôzna: poranenia hlavy, útvary a štrukturálne zmeny v mozgu, prenatálne komplikácie, dedičná predispozícia atď. Ochorenie môže byť primárne - nezávislé (idiopatické, kryptogénne) a sekundárne (symptomatické) - indikujúce patológie mozgu.
Podľa štatistík sa v 75% prípadov epilepsie objavujú jej prejavy v detstve - vek od narodenia do 18-20 rokov. Pri diagnostikovaní epilepsie sa príznaky ochorenia môžu prejaviť rôznymi spôsobmi, v závislosti od príčiny ochorenia.
Záchvaty epilepsie sú výsledkom hypersynchrónneho výboja v skupine nervových buniek v mozgu. Chorý mozog vykazuje zvýšenú konvulzívnu pripravenosť v dôsledku zvláštností metabolických procesov. Nie je to však jediný základ pre princíp vývoja útoku. Dôležitá je dedičná predispozícia k epileptickým záchvatom, predchádzajúce infekcie negatívne ovplyvňujú stav nervového systému a traumatické poranenia mozgu v akomkoľvek veku môžu spôsobiť opakované záchvaty.
Epilepsia u detí
Deti sú vysoko citlivé na zmeny vonkajších a vnútorných faktorov, preto aj horúčka môže vyvolať epileptický záchvat. U detí sa príznaky ochorenia objavujú trikrát častejšie ako u dospelých. Hlavnou príčinou epilepsie sú prenatálne a perinatálne komplikácie:
- trauma pri pôrode,
- hypoxia (hladovanie mozgu kyslíkom),
- infekčné choroby počas embryonálneho vývoja (cytomegália, rubeola).
Po prvom záchvate je riziko vzniku následných záchvatov 23-71%. Keď sa objavia prvé príznaky, je veľmi dôležité poradiť sa s lekárom. Nedostatok liečby v 40-50% prípadov vyvoláva opakované záchvaty, ktoré sa vyskytujú do dvoch rokov. Okrem toho vždy existuje riziko smrti.
Časté záchvaty v detstva môže spôsobiť rozvoj epilepsie. Dokonca aj vysoké teploty môžu vyvolať záchvaty. Počas záchvatu sa zastaví dýchanie a nastáva hypoxia mozgu – častá príčina epilepsie.
Typicky má epileptický záchvat u detí tieto príznaky:
- Strata vedomia
- Svalové kŕče po celom tele
- Nedobrovoľné močenie alebo defekácia
- Svalová záťaž (narovnávanie nôh, ohýbanie rúk)
- Chaotické pohyby určitých častí tela (zášklby končatín, zvrásnenie pier, gúľanie očí)
Okrem typického prejavu detskej epilepsie vo forme konvulzívnych záchvatov sa samostatne identifikujú záchvaty absencie, atonické záchvaty, infantilný spazmus a juvenilné myoklonické záchvaty.
Pri absencii záchvatov dieťa ani dospelý neklesnú. Neexistujú žiadne kŕče. Bez zmeny polohy pacient na pár sekúnd zamrzne, s odtrhnutým pohľadom a bez reakcie na nič. Trvanie záchvatu absencie sa pohybuje od niekoľkých sekúnd do pol minúty.
Absencia epilepsie u dievčat sa pozoruje častejšie (dvakrát) ako u chlapcov a zvyčajne sa prejavuje vo veku 6-7 rokov. Ako starnete, útoky miznú alebo nadobúdajú inú podobu.
Atonické záchvaty: choré dieťa náhle stratí vedomie s úplným uvoľnením celého tela. Charakterizovaná silnou slabosťou a letargiou. Náhly pád často sprevádzajú zranenia a modriny. Príznaky atonických záchvatov sú veľmi podobné mdlobám.
Detský infantilný kŕč sa prejavuje nasledovne: zrazu dieťa privedie ruky do hrudník, predkloní sa (hlava alebo celé telo) a narovná nohy. Časté prejavy detských kŕčov boli zaznamenané v ranných hodinách bezprostredne po prebudení. Najčastejšie trpia takýmito záchvatmi deti do 3 rokov.
Charakteristické sú juvenilné myoklonické záchvaty dospievania(13-15 rokov) a prejavujú sa vo forme náhlych mimovoľných zášklbov končatín (jedna alebo dve ruky, nohy) do hodiny pred prebudením.
Fakty o chorobe:
- Ročne je evidovaných 5-10 prípadov epilepsie na 100 ľudí.
- Epilepsia sa vyskytuje častejšie u mužov ako u žien.
- Vysoká miera výskytu v rané detstvo a u osôb starších ako 65 rokov.
- Nízka životná úroveň sa považuje za určujúci faktor rozvoja ochorenia.
- 40 % pacientov nepociťuje ďalšie intelektuálne, behaviorálne alebo neurologické poruchy.
- 30 % pacientov trpí epilepsiou počas celého života.
- V priemere trvá epilepsia 10 rokov u 50% pacientov, obdobie záchvatov netrvá dlhšie ako 2 roky.
- Úmrtnosť u 30 % pacientov s epilepsiou priamo súvisí so záchvatom a časté sú aj úmrtia počas spánku.
Epilepsia u dospelých
- poranenia hlavy
- nádorov
- aneuryzma (pozri)
- mŕtvica (pozri)
- mozgový absces
- meningitída, encefalitída (pozri)
- alebo zápalové granulómy
Príznaky epilepsie u dospelých zahŕňajú rôzne formy záchvatov. Keď sa epileptické ohnisko nachádza v jasne definovaných oblastiach mozgu (čelná, parietálna, temporálna, okcipitálna epilepsia), záchvaty tohto druhu sa nazývajú fokálne alebo čiastočné. Patologická zmena v bio elektrická aktivita celého mozgu vyvoláva generalizované záchvaty epilepsie.
Klasifikácia generalizovaných záchvatov: absencie, tonicko-klonické, myoklonické, klonické, tonické, atonické.
Najtypickejší pre ochorenie je epileptický záchvat typu grand mal, ktorý začína náhle a nie je spôsobený zmenami vonkajších faktorov:
- Výskyt aury (nezvyčajné pocity inej povahy) na niekoľko sekúnd naznačuje nástup záchvatu.
- Osoba upadá do bezvedomia s charakteristickým hlasným výkrikom, ktorý sa vysvetľuje kŕčom hlasiviek a kontrakciou svalov bránice.
- Dýchanie sa zastaví.
- Začínajú sa tonické kŕče (15-20 sekúnd): svaly sú napäté, telo a končatiny sú natiahnuté, hlava je hodená dozadu.
- Žily na krku opuchnú, čeľuste sú zovreté, tvár pacienta je smrteľne bledá.
- Nasleduje klonická fáza (2-3 minúty), prejavujúca sa trhavými kŕčmi celého tela.
- Bol zaznamenaný pokles jazyka, hromadenie slín a chrapľavé dýchanie.
- Potom cyanóza pomaly mizne a z úst sa uvoľňuje pena (často s krvou – z uhryznutia jazyka).
- Kŕče postupne ustupujú a telo sa uvoľňuje.
- Na konci záchvatu sú zreničky pacienta rozšírené a na nič nereaguje.
- Často sa pozoruje nedobrovoľné močenie.
- Po niekoľkých minútach sa vedomie vráti, objaví sa pocit slabosti, letargie a ospalosti. Osoba si zo záchvatu nič nepamätá.
Pred útokom sa 1-2 dni pred útokom objavia varovné príznaky: bolesť hlavy, zlý zdravotný stav, zvýšená podráždenosť.
V prípadoch, keď sú záchvaty predĺžené, vyskytujú sa jeden po druhom a človek nenadobudne vedomie, dochádza k takzvanému status epilepticus.
Najčastejšou príčinou fokálnych záchvatov sú nádory v spánkovom laloku - epilepsia temporálneho laloku, ktorej príznaky začínajú autonómnou aurou:
- nevoľnosť
- bolesť žalúdka, srdce
- kardiopalmus
- potenie
- namáhavé dýchanie
Vedomie pacienta sa mení: myšlienky strácajú spojenie s predchádzajúcimi činmi, obvyklými záujmami a skutočným prostredím okolo neho. Človek je nepredvídateľný, jeho osobnosť sa akoby mení.
Záchvat epilepsie temporálneho laloku môže trvať niekoľko minút alebo môže byť predĺžený (trvá hodiny, dni), čo často vedie k závažným zmenám osobnosti.
Epilepsia je jedným z najčastejších neurologických ochorení. Vyskytuje sa 10-krát častejšie roztrúsená skleróza a 100-krát vyššia pravdepodobnosť ochorenia motorických neurónov (amyotrofická laterálna skleróza).
Ciele konzervatívnej liečby epilepsie
Zvyčajne sa lieči epilepsia konzervatívna metóda alebo chirurgicky. Je to tiež možné tradičná liečba epilepsia, založená na užívaní listov, koreňov, semien bylín, ich nálevov, odvarov, zbierok, včelích produktov a pod.
Výskumy dokázali, že epilepsia je liečiteľná na 50-80%. Správne zvolená medikamentózna liečba môže dosiahnuť stabilnú remisiu. Novodiagnostikovaná epilepsia s následnou liečbou po prvom liečebnom cykle v 60 % prípadov už pacientov neobťažovala, prípadne ustúpila na 2-5 rokov.
Konzervatívna metóda liečby ochorenia zahŕňa najmä užívanie antiepileptických liekov. Ciele terapie:
- Správne odlišná diagnóza formy epilepsie a záchvatov, čo určuje adekvátny výber liekov.
- Identifikácia príčiny epilepsie (symptomatická forma) - vylúčenie štrukturálneho defektu mozgu (nádor, aneuryzma).
- Odstránenie faktorov, ktoré vyvolávajú záchvaty (alkohol, nadmerná námaha, hypertermia, nedostatok spánku).
- Úľava od záchvatov alebo status epilepticus. To sa deje užívaním antikonvulzívnych liekov (jeden alebo ich kombinácie) a poskytnutím prvej pomoci, keď dôjde k záchvatu. Je povinné kontrolovať priechodnosť dýchacích ciest a predchádzať uhryznutiu jazyka, čím sa pacient chráni pred možnými zraneniami.
Medikamentózna liečba epilepsie
Pomocou liekov je možné epileptické záchvaty kontrolovať. Ak to chcete urobiť, mali by ste:
- Užívajte lieky prísne podľa pokynov lekára.
- Ak chce pacient zmeniť predpísané antiepileptikum na generikum (analóg), vyhľadajte radu lekára.
- Neprestávajte užívať lieky sami.
- Informujte svojho lekára o vymiznutí alebo opätovnom objavení sa depresie, nezvyčajných zmenách nálady a zmenách celkového zdravotného stavu.
Keď je ochorenie rýchlo diagnostikované, polovica pacientov žije bez záchvatov, pričom užívajú jeden liek predpísaný prvýkrát na liečbu epilepsie.
Terapia začína malou dávkou antiepileptika. Odporúča sa vykonávať monoterapiu (liečba jedným liekom). Ak záchvaty nezmiznú a stav pacienta sa nestabilizuje, dávka sa postupne zvyšuje, kým sa nedosiahne pozitívna dynamika.
Pri čiastočných záchvatoch použite:
- karbamazepín: Finlepsin (50 tabliet, 260 rubľov), Karbamazepín (50 tabliet, 40 rubľov), Zeptol, Timonil, Tegretol (tabuľka, 300-400 rubľov), Karbasan, Actineural.
- valproáty: Convulex (sirup 130 rub., kvapky 180 rub.), Convulex Retard (tabuľka. 300-600 rub.), Depakine Chrono (tabuľka. 30 ks. 580 rub.), Enkorat-Chrono (tabuľka. 130 rub.) , Valparin Retard (tabuľka. 30 ks. 380 rubľov, 100 ks. 600-900 rubľov).
- fenytoín: Difenín (cena 50 rubľov).
- Fenobarbital: Luminal
Karbamazepín a valproát sú lieky prvej voľby. Fenytoín a fenobarbital ich majú veľa vedľajšie účinky a používajú sa len zriedka.
Denná dávka karbamazepínu je 600-1200 mg, valproátu je 1000-2500 mg, ktorá sa užíva v rovnakých častiach v 2-3 dávkach.
Vhodné sú dlhodobé prípravky - retardované formy, ktoré sa užívajú 1-2x denne. Ide o Depakine Chrono, Tegretol - PC, Finlepsin Retard.
Pri generalizovaných záchvatoch sú predpísané valproát a karbamazepín. Idiopatická generalizovaná epilepsia sa lieči valproátom. Pri absencii záchvatov sa používa etosuximid. Karbamazepín a fenytoín nie sú účinné pri myoklonických záchvatoch.
IN posledné rokyČasto sa používajú nové antiepileptiká – Lamotrigín a Tiagabín, ktoré v praxi preukázali svoju účinnosť.
Prerušenie liečby sa môže zvážiť, ak sa počas piatich rokov nevyskytli žiadne záchvaty, a je založené na postupnom znižovaní dávky lieku až do úplného vysadenia.
Liečba pacienta so status epilepticus sa uskutočňuje pomocou sibazónu (Seduxen, Diazepam), ktorý sa podáva pomaly intravenózne (2 ml z 10 mg liečiva sa rozpustí v 20 ml 40% glukózy). Opakované podanie je možné po 10-15 minútach. Ak je sibazón neúčinný, používa sa Hexenal, Fenytoín, tiopental sodný (1 g liečiva rozpusteného vo fyziologickom roztoku sa podáva ako 1-5% roztok). Po podaní 5-10 ml lieku urobte pauzu na minútu, aby ste sa vyhli útlmu dýchania a hemodynamike.
V prípade neúčinnosti je vhodné použiť inhalačnú anestéziu oxidom dusným a kyslíkom (2:1). intravenózne podanie lieky a je zakázané ich používať u pacientov v kóme, s kolapsom a poruchami dýchania.
Radikálna metóda liečby
Operácia je indikovaná pri fokálnej epilepsii symptomatického pôvodu spôsobenej nádorom, aneuryzmou, abscesom alebo inými štrukturálnymi zmenami v mozgu.
Postup sa často vykonáva pod lokálna anestézia monitorovať stav pacienta a vyhnúť sa poškodeniu funkčne dôležitých oblastí mozgu (reč, motorické oblasti).
Často tým chirurgická intervencia eliminovať epilepsiu temporálneho laloku. Môže sa vykonať resekcia spánkového laloka, alebo šetrnejšou metódou je selektívne odstránenie hipokampu a amygdaly. V 70-90% prípadov epileptické záchvaty po operácii vymiznú.
V niektorých prípadoch s nedostatočným rozvojom jednej z mozgových hemisfér u detí a hemiplégiou môže byť indikované odstránenie celej postihnutej hemisféry (hemisférektómia).
V prípade diagnostiky primárnej idiopatickej epilepsie, priesečník corpus callosum(kalesotómia), aby sa prerušili interhemisférické spojenia a zabránilo sa generalizácii záchvatu.
Liečba epilepsie tradičnými metódami
Liečba epilepsie je možná ako adjuvantná terapia ľudové prostriedky. Pitie ľudového elixíru pripraveného doma pomáha znižovať závažnosť a frekvenciu útokov, zvyšuje účinok antikonvulzív a posilňuje telo ako celok.
Tradičné recepty na epilepsiu:
- Kolekcia: kvety levandule, mäty piepornej, valeriány a koreňa prvosienky. Zmiešané suroviny zalejte 1 šálkou vriacej vody a nechajte 15 minút odstáť, potom sceďte. súhlasiť ľudová medicína trikrát denne, pol hodiny pred jedlom, jeden pohár.
- Infúzia vody: čerstvá tráva materská dúška (100 g) sa zaleje 500 ml vriacej vody a vylúhuje sa dve hodiny. Napätý pripravený nálev sa užíva v rovnakých častiach štyrikrát denne pred jedlom.
- Alkoholový nálev: sušené listy imela sa zalejú 96% alkoholom (1:1) a nechajú sa týždeň na tmavom mieste. Vezmite infúziu ráno, štyri kvapky, po dobu 10 dní. Potom si urobia prestávku na 10 dní a opakujú kurz znova.
Liečba tejto choroby by mala byť prísne pod dohľadom lekára. Ak pacient preferuje tradičné metódy Ako primárna terapia je dôležité sledovať priebeh ochorenia. Keď sa zmenila povaha útokov (stali sa častejšie, predĺžili sa), ak sa závažnosť záchvatov zvyšuje, musíte urýchlene kontaktovať neurológa.
Je dôležité si zapamätať: epilepsia je zákerná choroba, ktorá zanecháva stopu na živote pacienta, obmedzuje výber povolania, sťažuje nadväzovanie osobných vzťahov a niekedy dokonca predstavuje nebezpečenstvo pre ostatných. Epilepsia je liečiteľná. Včasná diagnostika a adekvátna liečba pomôžu vyrovnať sa s chorobou.
Epilepsia je stará ako kopce. O nej ďalších 5000 rokov pred narodením Krista, pokročilé mysle staroveký Egypt zanechal vaše správy. Podivnú chorobu, ktorá ju nepovažuje za posvätnú, ale spája ju s poškodením mozgu (BM), opísal veľký lekár všetkých čias Hippokrates 400 rokov pred naším letopočtom. Mnoho jedincov uznaných za výnimočných trpelo epileptickými záchvatmi. Napríklad muž obdarený mnohými talentmi - Gaius Julius Caesar, ktorý vstúpil do nášho sveta 100 rokov pred začiatkom novej chronológie, je známy nielen svojimi skutkami a úspechmi, neprešiel ani týmto pohárom, trpel epilepsiou. . V priebehu mnohých storočí bol zoznam „priateľov v nešťastí“ doplnený o ďalších skvelých ľudí, ktorým choroba nebránila zapojiť sa do verejných záležitostí, objavovať a vytvárať majstrovské diela.
Stručne povedané, informácie o epilepsii možno získať z mnohých zdrojov, ktoré s medicínou nemajú veľa spoločného, ale napriek tomu vyvracajú ustálený názor, že táto choroba nevyhnutne vedie k zmenám osobnosti. Na niektorých miestach áno a na iných nie, takže pojem epilepsia skrýva ďaleko od homogénnej skupiny patologické stavy, spojené prítomnosťou periodicky sa opakujúceho charakteristický znak- kŕčovitý záchvat.
Ohnisko plus pripravenosť
V Rusku sa epilepsia nazýva epileptická choroba, ako je tradíciou od staroveku.
Vo väčšine prípadov sa epilepsia prejavuje ako periodické záchvaty a záchvaty. Príznaky epilepsie sú však rôznorodé a neobmedzujú sa len na dva spomínané príznaky, záchvaty sa navyše vyskytujú len pri čiastočnej strate vedomia a u detí sa často vyskytujú vo forme absencií (krátkodobé odpojenie zvonku); svet bez kŕčov).

Čo sa deje v hlave človeka, keď stratí vedomie a začne mať kŕče? Neurológovia a psychiatri upozorňujú, že za rozvojom tohto ochorenia stoja dve zložky – tvorba ohniska a pripravenosť mozgu reagovať na podráždenie neurónov lokalizovaných v tomto ohnisku.
Ohnisko konvulzívnej pripravenosti sa vytvára v dôsledku rôznych lézií niektorej oblasti mozgu(trauma, infekcia, nádor). Jazva vytvorená v dôsledku poškodenia alebo chirurgického zákroku alebo dráždi nervové vlákna, dochádza k ich vzrušeniu, čo vedie k rozvoju záchvatov. Šírenie impulzov do celej mozgovej kôry vypína vedomie pacienta.
Čo sa týka kŕčovej pripravenosti, tá sa líši(vysoký a nízky prah). Vysoká konvulzívna pripravenosť kôry sa prejaví pri minimálnej excitácii v ohnisku alebo aj pri absencii samotného ohniska (absencia záchvatov). Ale môže existovať aj iná možnosť: lézia je veľká a pripravenosť na kŕče je nízka, potom sa záchvat vyskytuje pri úplne alebo čiastočne zachovanom vedomí.
Hlavná vec z komplexnej klasifikácie

Epilepsia podľa Medzinárodná klasifikácia zahŕňa viac ako 30 foriem a syndrómov, preto sa to (a syndrómy) odlišuje od epileptických záchvatov, ktoré majú rovnaké alebo dokonca viac variantov. Nebudeme trápiť čitateľa zoznamom zložitých názvov a definícií, ale pokúsime sa zdôrazniť to hlavné.
Epileptické záchvaty (v závislosti od ich povahy) sa delia na:
- Čiastočné (miestne, ohniskové). Delia sa na jednoduché, ktoré sa vyskytujú bez akýchkoľvek zvláštnych porúch funkcie mozgu: záchvat prešiel - človek má zdravú myseľ a zložité: po záchvate je pacient stále dezorientovaný v priestore a čase po určitú dobu a navyše má príznaky funkčných porúch v závislosti od postihnutej oblasti mozgu.
- Primárne zovšeobecnené, vyskytujúce sa pri postihnutí oboch hemisfér mozgu, skupinu generalizovaných záchvatov tvoria absencie, klonické, tonické, myoklonické, tonicko-klonické, atonické typy;
- Sekundárne zovšeobecnené sa vyskytujú, keď sú čiastočné záchvaty už v plnom prúde, stáva sa to preto, že fokálna patologická aktivita, ktorá nie je obmedzená na jednu oblasť, začína ovplyvňovať všetky oblasti mozgu, čo vedie k rozvoju konvulzívneho syndrómu a.
Treba poznamenať, že pri ťažkých formách ochorenia jednotliví pacienti často zaznamenávajú prítomnosť niekoľkých typov záchvatov naraz.
Pri klasifikácii epilepsie a syndrómov na základe údajov elektroencefalogramu (EEG) sa rozlišujú tieto možnosti:
- Samostatná forma (ohnisková, čiastočná, lokálna). Vývoj fokálnej epilepsie je založený na porušení procesov metabolizmu a krvného zásobovania v určitej zóne mozgu, v tomto ohľade rozlišujú medzi časovým (zhoršené správanie, sluch, duševná aktivita), frontálnym (problémy s rečou; ), parietálne (prevažujú poruchy motoriky), okcipitálne (porucha koordinácie a zraku).
- Generalizovaná epilepsia, ktorá sa na základe dodatočných štúdií (MRI, CT) delí na symptomatickú epilepsiu (vaskulárna patológia, cysta mozgu, rozsiahle vzdelanie) a idiopatická forma (príčina nebola zistená).
Záchvaty po sebe trvajúce pol hodiny alebo dlhšie, ktoré neumožňujú pacientovi s epilepsiou vrátiť sa k vedomiu, predstavujú skutočnú hrozbu pre život pacienta. Tento stav sa nazýva status epilepticus, ktorá má tiež svoje vlastné odrody, ale najzávažnejšou z nich je tonicko-klonický epistatus.
Kauzálne faktory

Napriek pokročilému veku epilepsie a dobrým vedomostiam zostáva pôvod mnohých prípadov ochorenia stále nejasný. Jeho vzhľad je najčastejšie spojený s:

Je zrejmé, že na základe dôvodov sú takmer všetky formy získané, jedinou výnimkou je dokázaný variant rodinnej patológie (gén zodpovedný za ochorenie). Pôvod takmer polovice (asi 40 %) všetkých hlásených prípadov epileptických porúch alebo súvisiacich stavov zostáva záhadou. Odkiaľ sa vzali, čo spôsobilo epilepsiu, možno len špekulovať. Táto forma, rozvíjajúca sa bez viditeľné dôvody, sa nazýva idiopatická, kým choroba, ktorej spojenie s inými somatické choroby jasne indikované, nazývané symptomatické.
Predzvesti, znamenia, aura
Epileptický pacient vzhľad(v pokojnom stave) nie je vždy možné vyčnievať z davu. Iná vec je, ak začne záchvat. Nájdu sa tu kompetentní ľudia, ktorí vedia stanoviť diagnózu: epilepsia. Všetko sa deje preto, že choroba sa vyskytuje periodicky: obdobie záchvatu (svetlé a búrlivé) je nahradené útlmom (interiktálne obdobie), keď príznaky epilepsie úplne vymiznú alebo zostanú ako klinické prejavy choroby, ktorá viedla k záchvatom.
Zvažuje sa hlavný znak epilepsie, ktorý uznávajú aj ľudia ďaleko od psychiatrie a neurológie grand mal záchvat , ktorý sa vyznačuje náhlym nástupom, ktorý nie je spojený s určitými okolnosťami. Občas je však možné zistiť, že pár dní pred záchvatom bol pacient v zlom zdravotnom stave a nálade, bolela ho hlava, stratil chuť do jedla, mal problémy so spánkom, no nevnímal tieto príznaky ako predzvesť hroziaci epileptický záchvat. Medzitým sa väčšina pacientov s epilepsiou, ktorí majú pôsobivú anamnézu ochorenia, stále učí vopred predpovedať blížiaci sa záchvat.

A samotný útok prebieha takto: aura sa zvyčajne objaví ako prvá (v priebehu niekoľkých sekúnd) (aj keď útok môže začať aj bez nej). Vždy má rovnaký charakter len u jedného konkrétneho pacienta. Ale veľký počet pacientov a rôzne zóny podráždenia v ich mozgu, ktoré spôsobujú epileptický výboj, tiež vytvárajú rôzne typy aury:
- Mentálne je typické skôr poškodenie temporo-parietálnej oblasti, klinické: pacient sa niečoho zľakne, hrôza mu zamrzne v očiach alebo naopak, jeho tvár vyjadruje stav blaženosti a radosti;
- Motor - objavujú sa všetky druhy pohybov hlavy, očí, končatín, ktoré zjavne nezávisia od želania pacienta (motorický automatizmus);
- Senzorická aura je charakterizovaná širokou škálou porúch vnímania;
- Vegetatívna (poškodenie senzoricko-motorickej oblasti) sa prejavuje kardialgiou, tachykardiou, dusením, hyperémiou alebo bledosťou kože, nevoľnosťou, bolesťami brucha atď.
- Reč: reč je plná nezrozumiteľných výkrikov, nezmyselných slov a fráz;
- Sluchové - môžeme o tom hovoriť, keď človek počuje čokoľvek: krik, hudbu, šušťanie, ktoré v skutočnosti jednoducho neexistuje;
- Čuchová aura je veľmi charakteristická pre epilepsiu temporálneho laloku: extrémne zlý zápach mieša sa s chuťou látok, ktoré netvoria normálnu ľudskú potravu (čerstvá krv, kov);
- Vizuálna aura nastáva, keď je ovplyvnená okcipitálna zóna. Človek má vízie: lietajúce jasne červené iskry, lesklé pohybujúce sa predmety, ako sú novoročné gule a stuhy, pred očami sa môžu objaviť tváre ľudí, končatiny, postavy zvierat a niekedy zorné polia vypadnú alebo nastane úplná tma, tj. , vízia je úplne stratená;
- Citlivá aura pacienta s epilepsiou „oklame“ svojským spôsobom: vo vykúrenej miestnosti mu vychladne, po tele mu začne naskakovať husia koža, znecitlivia mu končatiny.
Klasický príklad
O príznakoch epilepsie (videli ich) vedia rozprávať aj samotní ľudia, keďže sa stáva, že záchvat zastihne pacienta na ulici, kde o očitých svedkov nie je núdza. Navyše, pacienti trpiaci ťažkou epilepsiou väčšinou nechodia ďaleko od domova. V oblasti, kde žijú, sa vždy nájdu ľudia, ktorí v kŕčovitom spoznajú svojho suseda. A s najväčšou pravdepodobnosťou si môžeme spomenúť len na hlavné príznaky epilepsie a opísať ich postupnosť:

Postupne sa človek spamätá, vedomie sa vráti a (veľmi často) človek s epilepsiou okamžite upadne do hlbokého spánku. Po prebudení letargický, zlomený, nie odpočinutý, pacient nemôže povedať nič zrozumiteľné o svojom záchvate - jednoducho si to nepamätá.
Ide o klasický priebeh generalizovaného epileptického záchvatu., ale, ako je uvedené vyššie, čiastkové varianty sa môžu vyskytovať rôznymi spôsobmi, ich klinické prejavy sú určené zónou podráždenia v mozgovej kôre (charakteristika lézie, jej pôvod, čo sa v nej deje). Počas čiastočných záchvatov sa môžu vyskytnúť cudzie zvuky, záblesky svetla (senzorické príznaky), bolesť žalúdka, potenie, zmeny farby kože (vegetatívne príznaky) a rôzne mentálne poruchy. Okrem toho sa záchvaty môžu vyskytnúť len pri čiastočnom zhoršení vedomia, keď pacient do určitej miery rozumie svojmu stavu a vníma udalosti, ktoré sa okolo neho vyskytujú. Epilepsia je vo svojich prejavoch rôznorodá...
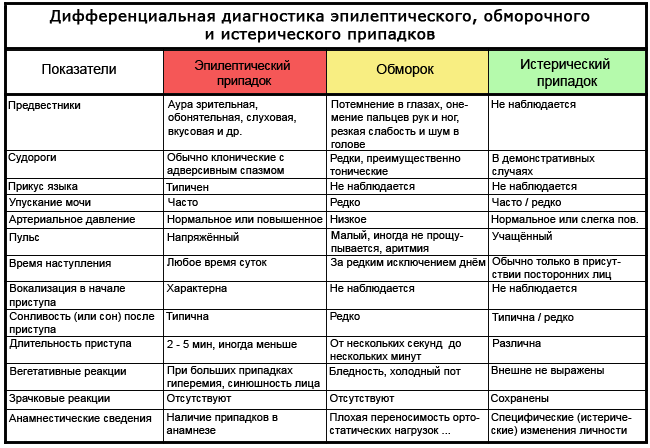
Tabuľka: ako rozlíšiť epilepsiu od mdloby a hystérie
Najhoršia forma je dočasná
Zo všetkých foriem ochorenia je najproblematickejšia pre lekára aj pacienta epilepsia temporálneho laloku. Často má okrem zvláštnych záchvatov aj iné prejavy, ktoré ovplyvňujú kvalitu života pacienta a jeho príbuzných. Epilepsia temporálneho laloku vedie k zmenám osobnosti.

Táto forma ochorenia je založená na psychomotorických záchvatoch s predchádzajúcou charakteristickou aurou (pacient je zachvátený náhlym strachom, v oblasti žalúdka sa objavujú nechutné pocity a okolo je rovnaký nepríjemný zápach, existuje pocit, že sa to všetko už stalo). Záchvaty sa prejavujú rôznymi spôsobmi, ale je zrejmé, že rôzne pohyby, zvýšené prehĺtanie a iné príznaky pacient absolútne nekontroluje, to znamená, že sa vyskytujú samy od seba, bez ohľadu na jeho vôľu.
V priebehu času si príbuzní pacienta čoraz viac všímajú, že rozhovor s ním je obtiažny, že sa fixuje na maličkosti, ktoré považuje za dôležité, a prejavuje agresivitu a sadistické sklony. V konečnom dôsledku pacient s epilepsiou úplne degeneruje.
Táto forma epilepsie si častejšie ako iné vyžaduje radikálnu liečbu, inak sa s ňou jednoducho nedá.
Byť svedkom záchvatu – pomoc pri epileptickom záchvate

dôležité pravidlá počas útoku
Každý, kto je svedkom epileptického záchvatu, je povinný poskytnúť pomoc, možno od toho závisí život pacienta s epilepsiou. Samozrejme, nemožno podniknúť žiadne kroky na náhle zastavenie záchvatu, keď sa už začal rozvíjať, ale to neznamená pomôcť pri epilepsii. algoritmus môže vyzerať takto:
- Je potrebné čo najviac chrániť pacienta pred zranením pri pádoch a kŕčoch (odstrániť piercingové a rezné predmety, pod hlavu a trup umiestniť niečo mäkké);
- Rýchlo oslobodte pacienta od rušivých doplnkov, odstráňte opasok, opasok, kravatu, rozopnite háčiky a gombíky na oblečení;
- Aby ste sa vyhli stiahnutiu jazyka a uduseniu, otočte hlavu pacienta a snažte sa držať jeho ruky a nohy počas konvulzívneho záchvatu;
- Za žiadnych okolností sa nepokúšajte otvárať ústa násilím (môžete sa zraniť) ani do nich vkladať žiadne tvrdé predmety (pacient ich môže ľahko prehrýzť, zadusiť sa alebo sa zraniť), môžete a mali by ste si vložiť zrolovaný uterák medzi zuby;
- Zavolajte sanitku, ak sa záchvat vlečie a príznaky, že odchádza, sa neobjavia - môže to naznačovať vývoj epistatu.

Ak je potrebné poskytnúť pomoc pri epilepsii u dieťaťa, potom sú akcie v princípe podobné tým, ktoré sú opísané, je však jednoduchšie položiť ho na posteľ alebo iný čalúnený nábytok a tiež ho držať. Sila epileptického záchvatu je veľká, no u detí je stále menšia. Rodičia, ktorí nevidia útok prvýkrát, zvyčajne vedia, čo robiť alebo nerobiť:
- Je potrebné ho položiť na bok;
- Počas kŕčov sa nepokúšajte násilne otvárať ústa alebo vykonávať umelé dýchanie;
- Ak máte horúčku, rýchlo si nasaďte rektálny antipyretický čapík.
Rýchla zdravotná pomoc je privolaná, ak sa tak nestalo už predtým alebo záchvat trvá viac ako 5 minút, ako aj pri úraze či problémoch s dýchaním.
Video: prvá pomoc pri epilepsii - program „Zdravie“.
EEG odpovie na otázky

Všetky záchvaty so stratou vedomia, či už sa vyskytli s kŕčmi alebo bez nich, vyžadujú štúdium stavu mozgu. Diagnóza epilepsie sa robí po špeciálnom vyšetrení tzv Moderné počítačové technológie navyše umožňujú nielen odhaliť patologické rytmy, ale aj určiť presnú lokalizáciu ohniska zvýšenej konvulzívnej pripravenosti.
Na objasnenie pôvodu ochorenia a potvrdenie diagnózy pacienti s epilepsiou často rozširujú rozsah diagnostických opatrení predpisovaním:
- Konzultácie s oftalmológom (vyšetrenie stavu ciev fundusu);
- Biochemické laboratórne testy a EKG.
Medzitým je veľmi zlé, keď človek dostane takúto diagnózu, hoci v skutočnosti žiadnu epilepsiu nemá. Útoky môžu byť zriedkavé a lekár, niekedy hrá na istotu, sa neodvažuje úplne zamietnuť diagnózu.
To, čo sa píše perom, sa nedá vysekať sekerou
Pádové ochorenie je najčastejšie sprevádzané kŕčovým syndrómom, avšak diagnóza epilepsie a diagnóza konvulzívneho syndrómu nie sú vždy totožné, pretože záchvaty môžu byť spôsobené určitými okolnosťami a vyskytujú sa raz za život. Je to tak, že zdravý mozog reagoval veľmi silno na silný stimul, to znamená, že je to jeho reakcia na inú patológiu (horúčka, otrava atď.).

bohužiaľ, konvulzívny syndróm, ktorého výskyt je spôsobený rôznymi dôvodmi(otrava, úpal) niekedy to môže zmeniť život človeka, najmä ak ide o muža a má 18 rokov. Vojenský preukaz vydaný bez vojenskej služby (konvulzívny syndróm v anamnéze) ho úplne zbavuje práva získať vodičský preukaz alebo byť prijatý do určitých povolaní (vo výškach, v blízkosti pohybujúcich sa strojov, v blízkosti voda atď.). Prechádzka po úradoch málokedy prináša výsledky, môže byť ťažké odstrániť článok, postihnutie „nesvieti“ - takto žije človek, ktorý sa necíti ani chorý, ani zdravý.
U pijúcich ľudí konvulzívny syndróm sa často nazýva alkoholická epilepsia, čo je jednoduchšie povedať. Asi každý však vie, že kŕče sa u alkoholikov dostavia po dlhom fláme a takáto „epilepsia“ pominie, keď človek úplne prestane piť, takže túto formu choroby možno vyliečiť rekultiváciou alebo iným spôsobom boja so zeleným hadom.
Ale dieťa môže vyrásť

Detská epilepsia je častejšia ako stanovená diagnóza tohto ochorenia u dospelých, navyše aj samotné ochorenie má množstvo odlišností, napríklad iné príčiny vzniku a odlišný priebeh. U detí sa príznaky epilepsie môžu prejaviť len ako absenčné záchvaty, čo sú časté (niekoľkokrát denne) záchvaty veľmi krátkodobej straty vedomia bez pádu, kŕčov, peny, ospalosti a iných príznakov. Dieťa bez toho, aby prerušilo začatú prácu, na niekoľko sekúnd vypne, jeho pohľad sa stočí do jedného bodu alebo prevráti oči, zamrzne a potom, akoby sa nič nestalo, pokračuje v štúdiu alebo rozprávaní ďalej, ani netuší. že bol „neprítomný“ 10 sekúnd.
Detská epilepsia sa často považuje za záchvatovú poruchu spôsobenú horúčkou alebo inými príčinami. V prípadoch, keď sa zistí pôvod záchvatov, môžu rodičia rátať s úplným vyliečením: príčina je odstránená - dieťa je zdravé (hoci febrilné kŕče si nevyžadujú žiadnu samostatnú terapiu).
Situácia je komplikovanejšia pri detskej epilepsii, ktorej etiológia zostáva neznáma a frekvencia záchvatov sa neznižuje. Takéto deti budú musieť byť neustále sledované a dlhodobo liečené.
Čo sa týka absencií, častejšie ich mávajú dievčatá, ochorejú niekde pred školou alebo v prvej triede, nejaký čas sa trápia (5-6-7 rokov), potom začínajú mať záchvaty čoraz menej a potom zmiznúť úplne („deti vyrastú,“ hovoria ľudia). Je pravda, že v niektorých prípadoch sa záchvaty absencie transformujú na iné varianty „epileptického“ ochorenia.
Video: záchvaty u detí - doktor Komarovsky
Nie je to také jednoduché
Je epilepsia liečiteľná? Samozrejme, že sa to lieči. Či však vo všetkých prípadoch môžeme očakávať úplné odstránenie choroby, je iná otázka.

Liečba epilepsie závisí od príčin záchvatov, formy ochorenia, lokalizácie patologického ložiska, preto pred vykonaním úlohy je pacient s epilepsiou dôkladne vyšetrený (EEG, MRI, CT, ultrazvuk pečene a obličky, laboratórne testy EKG atď.). Toto všetko sa robí s cieľom:
- Zistite príčinu - možno ju možno rýchlo odstrániť, ak sú záchvaty spôsobené nádorom, cystou atď.
- Určte, ako sa bude pacient liečiť: doma alebo v nemocnici, aké opatrenia budú zamerané na riešenie problému - konzervatívna terapia resp. chirurgický zákrok;
- Vyberte lieky a zároveň vysvetlite príbuzným, aký môže byť očakávaný výsledok a akým vedľajším účinkom sa treba vyhnúť pri ich domácom užívaní;
- Aby sme pacientovi v plnej miere poskytli podmienky na predchádzanie záchvatu, musí byť pacient informovaný, čo mu prospieva, čo škodí, ako sa má správať doma a v práci (prípadne pri štúdiu), aké povolanie si zvoliť. Ošetrujúci lekár spravidla učí pacienta postarať sa o seba.
Aby pacient s epilepsiou nevyvolával záchvaty, mal by dostatočne spať, nenervovať sa z maličkostí, vyhýbať sa nadmernému vystavovaniu sa vysokým teplotám, nepreťažovať sa a brať predpísané lieky veľmi vážne.
Tabletky a radikálna eliminácia
Konzervatívna terapia spočíva v predpisovaní antiepileptických tabletiek, ktoré ošetrujúci lekár predpíše na osobitnom tlačive a ktoré nie sú voľne predajné v lekárňach. Môže to byť karbamazepín, konvulex, difenín, fenobarbital atď. (v závislosti od povahy záchvatov a formy epilepsie). Tabletky majú vedľajšie účinky, spôsobujú ospalosť, spomaľujú, znižujú pozornosť a ich náhle vysadenie (z vlastnej iniciatívy) vedie k zvýšeniu frekvencie alebo obnoveniu záchvatov (ak sa vďaka liekom podarilo ochorenie zvládnuť).

Človek by si nemal myslieť, že určenie indikácií pre chirurgická intervencia- jednoduchá úloha. Samozrejme, ak je príčinou epilepsie aneuryzma mozgovej cievy, nádor na mozgu alebo absces, potom je všetko jasné: úspešná operácia zbaví pacienta získaného ochorenia – symptomatickej epilepsie.
Je ťažké vyriešiť problém s konvulzívnymi záchvatmi, ktorých výskyt je spôsobený okom neviditeľnou patológiou, alebo ešte horšie, ak pôvod ochorenia zostáva záhadou. Takíto pacienti sú spravidla nútení žiť na tabletkách.
Údajne chirurgický zákrok– ťažká práca pre pacienta aj lekára, je potrebné absolvovať vyšetrenia, ktoré sa vykonávajú len v špecializovaných ambulanciách (pozitrón- emisná tomografiaštudovať metabolizmus mozgu, rozvíjať taktiku (kraniotómiu?) a zapojiť príbuzných špecialistov.
Najčastejším kandidátom na chirurgickú liečbu je epilepsia temporálneho laloku, ktorá je nielen ťažká, ale vedie aj k zmenám osobnosti.
Život by mal byť naplnený
Pri liečbe epilepsie je veľmi dôležité priblížiť život pacienta čo najviac plnohodnotnému a rušnému životu bohatému na zaujímavé udalosti, aby sa necítil menejcenný. Rozhovory s lekárom, správne zvolené lieky a pozornosť venovaná profesionálnej činnosti pacienta veľmi pomáhajú riešiť takéto problémy. okrem toho pacient sa učí, ako sa správať, aby nevyvolal útok:

- Hovoria o preferovanej strave (mliečno-zeleninová strava);
- Zakázané používanie alkoholické nápoje a fajčenie;
- Častá konzumácia silných „čajov a káv“ sa neodporúča;
- Odporúča sa vyhnúť sa všetkým excesom, ktoré majú predponu „over“ (prejedanie sa, hypotermia, prehriatie);
Osobitné problémy vznikajú pri zamestnávaní pacienta, pretože ľudia, ktorí už nemôžu pracovať, dostanú skupinu so zdravotným postihnutím(časté záchvaty). Vykonávať práce nesúvisiace s výškami, mechanizmami v pohybe, kedy zvýšené teploty a tak ďalej, mnohí pacienti s epilepsiou sú schopní, ale ako sa to spojí s ich vzdelaním a kvalifikáciou? Vo všeobecnosti môže byť pre pacienta veľmi, veľmi ťažké zmeniť alebo nájsť si prácu, lekári sa často boja podpísať papier a ani zamestnávateľ to nechce vziať na vlastné riziko... Ale podľa pravidiel, schopnosť pracovať a invalidita závisia od frekvencie záchvatov, formy ochorenia, dennej doby, kedy sa záchvat objaví. Napríklad pacient, ktorý v noci trpí záchvatmi, je oslobodený od nočných zmien a služobných ciest a výskyt záchvatov cez deň je obmedzený. odborná činnosť(celý zoznam obmedzení). Časté záchvaty so zmenami osobnosti vyvolávajú otázku získania skupiny postihnutia.
Nebudeme neúprimní, ak povieme, že žiť s epilepsiou naozaj nie je jednoduché, pretože každý chce v živote niečo dosiahnuť, vzdelávať sa, venovať sa kariére, postaviť dom, zarobiť materiálne bohatstvo. Mnoho ľudí, ktorí v mladosti kvôli nejakým okolnostiam uviazli v „epi“ (a bol tam len kŕčový syndróm), sú nútení neustále dokazovať, že sú normálni, že už 10 či 20 rokov nemali žiadne záchvaty. , ale vytrvalo píšu, že nemôžete pracovať pri vode, pri ohni a pod. Potom si viete predstaviť, aké to je pre človeka, keď sa tieto záchvaty vyskytnú, takže by sa nemalo vyhýbať liečbe, bolo by lepšie, keby bola táto choroba hlboko skrytá, ak ju nemožno úplne odstrániť.
Video: epilepsia v programe „O najdôležitejšej veci!“
Na vašu otázku odpovie jeden z prednášajúcich.
Aktuálne odpovedá na otázky: A. Olesya Valerievna, kandidát lekárskych vied, pedagóg na lekárskej univerzite
Kedykoľvek môžete poďakovať špecialistovi za pomoc alebo podporiť projekt VesselInfo.

Epilepsia je chronické ochorenie mozgu, ktoré sa vyskytuje vo forme opakovaných epileptických záchvatov, ktoré sa objavujú spontánne. Epileptický záchvat (epileptický záchvat) je jedinečný súbor symptómov, ktoré sa u človeka vyskytujú v dôsledku špeciálnej elektrickej aktivity mozgu. Ide o pomerne závažné neurologické ochorenie, ktoré je niekedy život ohrozujúce. Táto diagnóza si vyžaduje pravidelné sledovanie a medikamentózna liečba(Väčšinou). Prísnym dodržiavaním odporúčaní lekára môžete dosiahnuť takmer úplnú absenciu záchvatov. A to znamená možnosť prakticky viesť životný štýl zdravý človek(alebo s minimálnymi stratami).
V tomto článku si prečítajte o dôvodoch, pre ktoré sa epilepsia u dospelých najčastejšie vyskytuje, ako aj o najčastejšie rozpoznateľné príznaky tento stav.
Všeobecné informácie
Epilepsia u dospelých je pomerne časté ochorenie. Podľa štatistík asi 5% svetovej populácie prekonalo aspoň raz v živote epileptický záchvat. Jediný záchvat však nezaručuje diagnózu. Pri epilepsii sa záchvaty opakujú s určitou frekvenciou a vyskytujú sa bez vplyvu akéhokoľvek vonkajšieho faktora. Treba to chápať takto: jeden záchvat v živote alebo opakované záchvaty ako odpoveď na intoxikáciu resp. vysoká teplota nie sú epilepsiou.
Mnohí z nás už videli situáciu, keď človek náhle stratí vedomie, spadne na zem, dostane kŕče a penu z úst. Tento variant epileptického záchvatu je svojím spôsobom len špeciálny prípad klinické prejavy záchvaty sú oveľa rozmanitejšie. Samotný záchvat môže byť záchvatom motorických, zmyslových, autonómnych, mentálnych, zrakových, sluchových, čuchových a chuťových porúch so stratou vedomia alebo bez nej. Tento zoznam porúch nie je pozorovaný u každého, kto trpí epilepsiou: jeden pacient má iba motorické prejavy, zatiaľ čo iný má len poruchy vedomia. Rôzne epileptické záchvaty predstavujú osobitné ťažkosti pri diagnostike tohto ochorenia.
Príčiny epilepsie u dospelých
Epilepsia je ochorenie s mnohými príčinnými faktormi. V niektorých prípadoch môžu byť stanovené s určitým stupňom istoty, niekedy je to nemožné; Je kompetentnejšie hovoriť o prítomnosti rizikových faktorov pre rozvoj ochorenia, a nie o bezprostredných príčinách. Napríklad epilepsia sa môže vyvinúť v dôsledku traumatického poranenia mozgu, ale nie je to potrebné. Poranenie mozgu nemusí zanechať následky v podobe záchvatov.
Medzi rizikové faktory patria:
- dedičná predispozícia;
- získaná predispozícia.
Dedičná predispozícia spočíva v špeciálnom funkčnom stave neurónov, v ich tendencii vzrušovať a vytvárať elektrický impulz. Táto vlastnosť je zakódovaná v génoch a prenáša sa z generácie na generáciu. Za určitých podmienok (vplyv iných rizikových faktorov) sa táto predispozícia transformuje do epilepsie.
Získaná predispozícia je dôsledkom preneseného skoré choroby alebo patologické stavy mozgu. Medzi choroby, ktoré sa môžu stať pozadím rozvoja epilepsie, patria:
- traumatické poranenia mozgu;
- encefalitída;
- akútne cerebrovaskulárne príhody (najmä);
- nádory mozgu;
- toxické poškodenie mozgu v dôsledku užívania drog alebo alkoholu;
- cysty, zrasty, mozgové aneuryzmy.
 Každý z týchto rizikových faktorov v dôsledku zložitých biochemických a metabolických procesov vedie k tomu, že sa v mozgu objaví skupina neurónov, ktoré majú nízky prah excitácie. Skupina takýchto neurónov tvorí epileptické ohnisko. V ohnisku vzniká nervový impulz, ktorý sa šíri do okolitých buniek, vzruch zachytáva stále viac neurónov. Klinicky tento moment predstavuje nástup nejakého typu záchvatu. V závislosti od funkcií neurónov epileptického ohniska môže ísť o jav motorický, senzorický, vegetatívny, mentálny atď. S progresiou ochorenia sa zvyšuje počet epileptických ložísk, vytvárajú sa stabilné spojenia medzi „vzrušenými“ neurónmi a do procesu sa zapájajú nové mozgové štruktúry. To je sprevádzané objavením sa nového typu záchvatu.
Každý z týchto rizikových faktorov v dôsledku zložitých biochemických a metabolických procesov vedie k tomu, že sa v mozgu objaví skupina neurónov, ktoré majú nízky prah excitácie. Skupina takýchto neurónov tvorí epileptické ohnisko. V ohnisku vzniká nervový impulz, ktorý sa šíri do okolitých buniek, vzruch zachytáva stále viac neurónov. Klinicky tento moment predstavuje nástup nejakého typu záchvatu. V závislosti od funkcií neurónov epileptického ohniska môže ísť o jav motorický, senzorický, vegetatívny, mentálny atď. S progresiou ochorenia sa zvyšuje počet epileptických ložísk, vytvárajú sa stabilné spojenia medzi „vzrušenými“ neurónmi a do procesu sa zapájajú nové mozgové štruktúry. To je sprevádzané objavením sa nového typu záchvatu.
Pri niektorých typoch epilepsie existuje pôvodne nízky excitačný prah vo veľkom počte neurónov v mozgovej kôre (to je typické najmä pre epilepsiu s dedičnou predispozíciou), t.j. výsledný elektrický impulz má okamžite difúzny charakter. V skutočnosti neexistuje žiadne epileptické zameranie. Nadmerná elektrická aktivita difúznych buniek vedie k „zachyteniu“ celej mozgovej kôry v patologickom procese. A to zase vedie k výskytu generalizovaného epileptického záchvatu.
Príznaky epilepsie u dospelých

Hlavným prejavom epilepsie u dospelých sú epileptické záchvaty. Vo svojom jadre predstavujú klinický odraz funkcií tých neurónov, ktoré sa podieľajú na procese excitácie (ak sú napríklad neuróny epileptického ohniska zodpovedné za ohýbanie ramena, potom záchvat pozostáva z mimovoľnej flexie ramena ). Trvanie záchvatu sa zvyčajne pohybuje od niekoľkých sekúnd do niekoľkých minút.
Záchvaty sa vyskytujú s určitou frekvenciou. Počet záchvatov za určité časové obdobie má dôležité. Koniec koncov, každý nový epileptický záchvat je sprevádzaný poškodením neurónov, inhibíciou ich metabolizmu a vedie k výskytu funkčných porúch medzi mozgovými bunkami. A to neprechádza bez stopy. Po určitom čase je výsledkom tohto procesu objavenie sa symptómov v interiktálnom období: vytvára sa zvláštne správanie, mení sa charakter, zhoršuje sa myslenie. Frekvenciu záchvatov berie lekár do úvahy pri predpisovaní liečby, ako aj pri analýze účinnosti terapie.
Epilepsia je pomerne časté ochorenie nervového systému, ktoré má chronickú povahu a vyznačuje sa záchvatmi chaotickej elektrickej aktivity v niektorých častiach a mozgu ako celku.
Vo väčšine prípadov je epilepsia vrodená, Záchvaty sa teda vyskytujú u detí (vo veku od 5 do 10 rokov) a u dorastu (vo vekovej kategórii 12-18 rokov). V tejto situácii nie je stanovené poškodenie mozgovej substancie, zmeny ovplyvňujú iba elektrickú aktivitu nervových buniek a zaznamenáva sa aj zníženie prahu excitability mozgu. Tento typ epilepsie sa nazýva idiopatické alebo primárne. Vyznačuje sa benígnym priebehom, dá sa úspešne liečiť a v dôsledku toho môže pacient s pribúdajúcim vekom úplne vylúčiť užívanie liekov.
Je tu tiež symptomatická alebo sekundárna, typ epilepsie. Jeho rozvoj je spojený s poškodením štruktúry mozgu alebo poruchou jeho metabolických procesov, ktoré sú výsledkom množstva patologických vplyvov (traumatické poranenia mozgu, nevyvinutie mozgových štruktúr, mŕtvice, infekcie, nádory, drogová a alkoholová závislosť , atď.). Táto forma epilepsie sa môže vyvinúť u ľudí v akomkoľvek veku, vyžaduje si komplexnejšiu liečbu. Avšak v niektorých prípadoch, keď je možné prekonať základné ochorenie, je možné úplné vyliečenie.
Typy epileptických záchvatov
Prejav epilepsie môže byť spojený s veľmi odlišné typy záchvaty. Klasifikácia týchto typov je nasledovná:v dôsledku záchvatov: primárna a sekundárna epilepsia;
podľa scenára udalostí počas záchvatu (útok sprevádzaný alebo nesprevádzaný stratou vedomia);
v mieste pôvodného ohniska nadmerná elektrická aktivita (hlboké časti mozgu, kôra ľavej alebo pravej hemisféry).
Generalizované záchvaty sprevádzaný Celková strata vedomie a neschopnosť kontrolovať vykonávané akcie. K tomu dochádza v dôsledku nadmernej aktivácie hlbokých častí a následného zapojenia mozgu ako celku. Tento stav nemusí nevyhnutne sprevádzať pád, pretože svalový tonus nie je vo všetkých prípadoch narušený.
o tonicko-klonický záchvat po prvé, tonické napätie sa vyskytuje vo svaloch všetkých skupín, nasleduje pád po ktorých pacient pociťuje rytmické flexno-extenzné pohyby v čeľusti, hlave a končatinách (tzv. klonické kŕče).
Absencia záchvatov sa zvyčajne objavujú v detstve a sprevádzané pozastavením činnosti dieťaťa – jeho pohľad stráca vedomie, akoby zamrzol na jednom mieste, v niektorých prípadoch to môže sprevádzať zášklby tvárových a očných svalov.
Parciálne epileptické záchvaty sú uvedené na 80 % dospelých a 60 % prípady u detí. Objavujú sa, keď sa v určitej oblasti mozgovej kôry vytvorí ohnisko nadmernej elektrickej excitability. V závislosti od miesta, kde sa takéto ohnisko nachádza, sa prejavy čiastočného útoku líšia: senzorické, motorické, duševné a vegetatívne.
Ak je útok jednoduchý, pacient zostáva pri vedomí, ale nemôže ovládať určitú časť vlastného tela alebo zaznamenáva neznáme pocity. V prípade komplexného útoku je vedomie narušené (čiastočná strata), tj. pacient si neuvedomuje, čo sa okolo neho deje, kde sa nachádza, kontakt však nenadväzuje. Komplexný záchvat, podobne ako jednoduchý, je sprevádzaný nekontrolovanou motorickou aktivitou určitej časti tela, v niektorých prípadoch môže nadobudnúť charakter cieľavedomého pohybu - pacient chodí, hovorí, usmieva sa, „potápa sa“, spieva , „odpáli loptu“ alebo pokračuje v činnosti, ktorú začal pred začiatkom útoku (žuvanie, chôdza, rozprávanie). Výsledkom oboch typov útoku, jednoduchého aj zložitého, môže byť zovšeobecnenie.
Všetky typy útokov sa vyznačujú svojou prechodnosťou - ich trvanie je od niekoľkých sekúnd do troch minút. Po väčšine záchvatov, s výnimkou záchvatov absencie, nasleduje ospalosť a zmätenosť. Keď je útok sprevádzaný poruchou alebo stratou vedomia, pacient si nepamätá, čo sa stalo. U jedného pacienta sa môžu vyskytnúť rôzne typy záchvatov a meniť sa môže aj frekvencia ich výskytu.
Interiktálne prejavy epilepsie
Každý vie, že epilepsia sa prejavuje vo forme epileptických záchvatov. Štúdie však ukazujú, že zvýšená elektrická aktivita a pripravenosť mozgu na záchvaty neopúšťajú pacientov ani v intervaloch medzi záchvatmi, keď na prvý pohľad nie sú pozorované žiadne príznaky ochorenia.Nebezpečenstvo epilepsie je v tom môže sa vyvinúť epileptická encefalopatia, teda stav, pri ktorom sa znižuje nálada, objavuje sa úzkosť a znižuje sa úroveň pamäti, pozornosti a kognitívnych funkcií. Tento problém je obzvlášť akútny u detí, pretože môže spôsobiť oneskorenie vo vývoji a narušiť formovanie zručností v čítaní, hovorení, počítaní, písaní atď. Okrem toho môže spôsobiť abnormálna elektrická aktivita medzi útokmi vážnych chorôb ako sú migrény, autizmus, hyperaktivita a porucha pozornosti.
Príčiny epilepsie
Už sme povedali, že existujú dva typy epilepsie: symptomatická a idiopatická. Symptomatická epilepsia je najčastejšie čiastočná a idiopatická epilepsia je generalizovaná. Je to spôsobené tým z rôznych dôvodov, volám ich. V nervovom systéme sa signály medzi nervovými bunkami prenášajú pomocou elektrického impulzu generovaného na povrchu všetkých buniek. Niekedy sa objavia zbytočné, nadmerné impulzy, ak však mozog funguje normálne, tieto impulzy sú neutralizované antiepileptickými štruktúrami. Ak je v týchto štruktúrach genetický defekt, objavuje sa idiopatická generalizovaná epilepsia. V takejto situácii mozog nekontroluje nadmernú elektrickú excitabilitu buniek, v dôsledku toho sa prejavuje ako kŕčovitá pripravenosť, schopná v každom okamihu „zotročiť“ kôru všetkých hemisfér a viesť k útoku.Čiastočná epilepsia charakterizované vytvorením ohniska s epileptickými nervovými bunkami v jednej mozgovej hemisfére. Tieto bunky generujú prebytočný elektrický náboj. V reakcii na to vytvárajú zdravé antiepileptické štruktúry okolo takéhoto ohniska „ochrannú stenu“. Konvulzívna aktivita je obmedzená do určitého bodu, ale vyvrcholenie nastáva, keď epileptické výboje prepuknú za hranicami šachty a majú formu útoku. Pravdepodobne, po určitom čase dôjde k druhému útoku, pretože „cesta“ je mu teraz otvorená.
Podobné zameranie s epileptickými bunkami sa vo väčšine prípadov vytvára na pozadí nejakého druhu ochorenia alebo bolestivého stavu. Uvádzame tie hlavné:
nádory mozgu;
vo vývoji mozgových štruktúr– nevyskytuje sa ako výsledok genetických preskupení (ako v prípade idiopatickej epilepsie), ale počas dozrievania plodu sa dá zistiť na MRI;
chronický alkoholizmus;
následky mŕtvice;
traumatické poranenia mozgu;
infekcie centrálneho nervového systému (meninoencefalitída, encefalitída, mozgový absces);
príjem série lieky(neuroleptiká, antidepresíva, bronchodilatanciá, antibiotiká);
roztrúsená skleróza;
užívanie drog (najmä kokaín, amfetamíny, efedrín);
antifosfolipidový syndróm;
rad dedičných metabolických ochorení.
Faktory rozvoja epilepsie
V niektorých prípadoch sa genetický defekt neprejavuje vo forme idiopatickej epilepsie a človek nie je postihnutý chorobou. Ak sa však vyskytnú „priaznivé“ stavy (jeden zo stavov alebo chorôb uvedených vyššie), môže sa vyskytnúť určitá forma symptomatickej epilepsie. Navyše u ľudí v mladom veku vo väčšine prípadov epilepsia sa vyvíja po TBI a na pozadí drogovej a alkoholovej závislosti, a u starších ľudí - v dôsledku mŕtvice alebo mozgových nádorov.Komplikácie epilepsie
Ak epileptický záchvat trvá dlhšie ako pol hodiny alebo ak nasledujú epileptické záchvaty jeden po druhom, pričom pacient zostáva v bezvedomí, tento stav sa nazýva status epilepticus. Táto podmienka vo väčšine prípadov k nemu dôjde, ak náhle prestanete užívať antiepileptiká. Výsledkom status epilepticus u pacienta môže byť zlyhanie dýchania, zástava srdca alebo zvracanie, ktoré sa dostane do tela Dýchacie cesty a v dôsledku toho zápal pľúc, ako aj kóma v dôsledku edému mozgu. Nie je možné vylúčiť smrteľný výsledok.Život s epilepsiou
Mnoho ľudí verí, že človek trpiaci epilepsiou je nútený sa v mnohom obmedzovať, mnohé veci sú pre neho nedostupné. životné cesty, však život s epilepsiou nie je taký ťažký. Sám pacient, ale aj jeho blízki a ľudia v jeho okolí by mali vedieť, že človek trpiaci epilepsiou spravidla nemusí zdravotné postihnutie ani zaregistrovať.Naplnený život je zabezpečený tým pravidelné nepretržité užívanie liekov predpísaných lekárom. Mozog, chránený liekmi, stráca citlivosť na provokujúce faktory. Pacient teda môže žiť plnohodnotný život, pracovať (aj pri počítači), pozerať televíziu, športovať, lietať na lietadlách a pod.
Existuje však viacero činností, ktoré pôsobia na mozog epileptika ako červená handra na býka. Aktivity ako:
práca s automatizovanými mechanizmami;
šoférovanie;
zrušenie alebo vynechanie piluliek na vlastnú žiadosť;
plávanie na otvorenej vode alebo v bazéne bez dozoru.
Okrem toho existuje faktory, ktoré môžu viesť k epileptickému záchvatu aj u človeka bez zdravotných problémov,
treba sa o ne tiež starať:
pravidelné užívanie alebo zneužívanie drog a alkoholu;
nočná zmena, nedostatok spánku, 24-hodinový pracovný režim.
Symptómy a príznaky epilepsie
V závislosti od formy epilepsie a pri zohľadnení charakteristík každého pacienta sa príznaky a symptómy epilepsie líšia. Príznaky sú identifikované, že predchádzať záchvatu; príznaky, sprevádzanie záchvatu; príznaky, po záchvate.Prekurzory záchvatu epilepsie. Epileptická aura
Približne každý piaty človek trpiaci epilepsiou začne po určitom čase (minúty, hodiny, dni) pociťovať blížiaci sa záchvat. Epileptická aura - ide o súbor pocitov a zážitkov, ktoré naznačujú bezprostredný nástup epileptického záchvatu. Môže byť zrakový, somatosenzorický, čuchový, sluchový, mentálny, chuťový.Epileptická aura sa môže prejaviť ako zmena čuchu alebo chuti, pocit nervozity alebo celkového napätia, pocit déja vu alebo nevysvetliteľné presvedčenie, že záchvat je na ceste.
Symptómy a príznaky epileptického záchvatu
Trvanie epileptických záchvatov sa spravidla pohybuje od niekoľkých sekúnd do jednej alebo dvoch minút. Hlavné príznaky epilepsie sú:zrakové halucinácie;
extrémne silný pocit neexistujúceho nepríjemného alebo príjemného zápachu,
prípady „vypínania“ pacienta a vymiznutia reakcie na okolitú realitu,
prípady náhlej straty vedomia a svalového tonusu,
mimovoľné otočenie hlavy na stranu alebo nedobrovoľné predklonenie trupu a hlavy dopredu,
epizódy svalových zášklbov alebo rytmických pohybov v končatinách, ktoré nezávisia od vôle pacienta,
mimovoľné pohyby čriev alebo strata moču sprevádzaná stratou vedomia alebo záchvatmi.
Diagnóza epilepsie
Pri stanovení diagnózy epilepsie je hlavnou vecou zistiť, aká je jej povaha: sekundárna alebo idiopatická (to znamená vylúčiť prítomnosť základného ochorenia, ktoré je pozadím progresie epilepsie) a okrem toho , typ útoku. Toto opatrenie je potrebné na správne predpísanie liečby. Priamo pacient si často nepamätá, ako a čo sa s ním stane, keď dôjde k záchvatu. To znamená, že informácie, ktoré môže poskytnúť prostredie pacienta, ľudia prítomní pri prejavoch epilepsie, sú mimoriadne dôležité.Výskum, ktorý treba urobiť:
EEG (elektroencefalografia) – odráža zmenenú elektrickú mozgovú aktivitu. Keď dôjde k záchvatu, zmeny na EEG sú vždy viditeľné. V intervaloch medzi záchvatmi však EEG zodpovedá normálu 40 %
v prípadoch sú preto potrebné provokatívne testy, opakované vyšetrenia a video-EEG monitorovanie;
všeobecné a rozšírené biochemická analýza krv;
CT ( CT vyšetrenie) alebo MRI (zobrazovanie magnetickou rezonanciou) mozgu,
Ak je v prípade symptomatickej epilepsie podozrenie na špecifické základné ochorenie, je potrebné vykonať potrebné dodatočné vyšetrenia.
Liečba epilepsie
Podstatou liečby epilepsie je pri normalizácii elektrickej aktivity mozgu a zastavení záchvatov. Na stabilizáciu membrány nervových buniek v mozgu a tým na zvýšenie úrovne kŕčovej pripravenosti a zníženie elektrickej excitability sa predpisujú antiepileptiká. Výsledkom tohto liečivého účinku je zníženie rizika ďalšieho epileptického záchvatu. Môžete znížiť excitabilitu mozgu medzi záchvatmi, čo prispieva k ďalšej stabilizácii stavu a zabrániť progresii epileptickej encefalopatie, pomocou lakmiktala A valproáty.Použiť:
antiepileptiká ako napr valproát (Depakine Chrono), karbamazepín (Finlepsin), Topamax, Lamictal, klonazepam, gabapentín a tak ďalej. Lekár rozhodne, ktorý liek si vybrať a aké dávkovanie použiť.
Ak je epilepsia sekundárna, vykoná sa dodatočná liečba základnej choroby.
Symptomatická liečba (napríklad lieky na zníženie depresie alebo zlepšenie pamäte).
Aby sa pacienti s epilepsiou ochránili, musia dlhodobo užívať antiepileptiká. žiaľ, lieky z tejto skupiny môžu spôsobiť vedľajšie účinky, ako je letargia, znížená kognitívna aktivita a imunita, vypadávanie vlasov. Na včasnú detekciu nežiaducich účinkov je potrebný ultrazvuk obličiek a pečene, biochemické a všeobecná analýza krvi.
Cesta k zbaveniu sa epilepsie je dlhá, tŕnistá a vyžaduje značnú silu, ale cez 2,5-3 rokoch od posledného záchvatu sa opäť robí komplexné vyšetrenie vrátane MRI mozgu a video-EEG monitorovania a potom začnú postupne znižovať dávku antiepileptika až do úplného vysadenia. Pacient vedie bežnú životosprávu a dodržiava rovnaké opatrenia, ale už nie je odkázaný na užívanie liekov. Tento typ hojenia sa vyskytuje v 75 % prípady epilepsie.
Čo spôsobuje a ako sa útok prejavuje, aké príznaky epilepsie u dospelých sa najčastejšie pozorujú, s výnimkou charakteristického stiahnutia jazyka a kŕčov, nie je každému známe. Chronická neurologická porucha mozgu alebo epilepsia u dospelých a detí postihuje viac ako 50 miliónov ľudí na celom svete. U 10% ľudí sú možné jednotlivé záchvaty, ktoré nevyvolávajú ďalší vývoj ochorenia. V iných prípadoch primárne symptómy a liečba vykonaná včas zaručujú úplné zotavenie pacienta v 70% prípadov epilepsie u dospelých, dospievajúcich a detí. Nedá sa tomu zabrániť a začína náhle.
Prečo vzniká epilepsia?
Predispozícia tela k neurologickej poruche a provokujúce získané faktory prispievajú k objaveniu sa čo i len jediného prípadu epileptického záchvatu. Vo väčšine prípadov nie sú príčiny epilepsie úplne pochopené. Za hlavný zdroj sa považuje dedičnosť a vrodené patológie vývoj centrálneho nervového systému, ktorý sa nemusí okamžite zistiť.
Poranenia hlavy a lebky so stratou celistvosti kostí, následné krvácanie resp hladovanie kyslíkom. Prekonané infekcie a choroby, ktorých následky súvisia s fungovaním častí mozgu, nádormi a abscesmi. Nesprávny krvný obeh a cievne ochorenia, arteriálnej hypertenzie, komplikácie po mozgovej príhode a infarkte môžu vyvolať aj epileptické záchvaty.
Ľudia, ktorí sú závislí od alkoholu a drog s pečeňovými a zlyhanie obličiek, nízke hladiny vápnika a glukózy v krvi, osoby s otravou oxidom uhoľnatým alebo toxínmi.
Nekontrolované používanie antikoncepčných prostriedkov a niektoré nebezpečné lieky, sexuálne prenosné infekcie a dokonca aj toxikóza počas tehotenstva môžu spôsobiť epilepsiu. Nedostatok správneho spánku ovplyvňuje nervové bunky, stresové situácie a únava.
Diagnóza epilepsie

Periodicky sa vyskytujúca hyperaktivita nervových buniek vysielajúcich elektrické výboje, impulzy do častí mozgu zodpovedných za duševné procesy, motorickú funkciu, práca vnútorných a zmyslových orgánov, je príčinou záchvatu epilepsie u dospelého človeka.
Moderná klasifikácia ponúka viac ako 40 odrôd choroby. V závislosti od jej priebehu, prognózy a vývoja, lokalizácie a distribúcie elektrických impulzov je zvykom uvažovať o niekoľkých hlavných formách epilepsie:
- ohniskový, ohniskový, čiastočný. Kvôli lokalizácii. Temporálne, okcipitálne, čelné a parietálne;
- generalizované idiopatické a symptomatické. Distribuuje sa v mozgovej kôre a ovplyvňuje obe hemisféry.
Užitočné vedieť: Meningióm mozgu, aká je životná prognóza
Idiopatický, konštitučný. Zodpovedajú najčastejším klinickým prejavom a prejavujú sa v súlade s etiológiou a parametrami neurologickej poruchy. Prenáša sa geneticky z jednej generácie na druhú. Nedochádza k štrukturálnemu poškodeniu mozgu.
Organické alebo symptomatické formy sú charakterizované metabolickými poruchami a patológiami, poškodením mozgu. Najčastejšie sa pozoruje po otrave toxickým alkoholom, lieky alebo traumatické poranenie mozgu, posttraumatická epilepsia, v prítomnosti nádoru a cysty.
Kryptogénne formy predstavujú viac ako 70 % všetkých prípadov. Nie je možné určiť provokujúci faktor epileptického záchvatu.
V závislosti od zdroja môže byť epilepsia primárna, vrodená, predtým získaná, sekundárna, v dôsledku poškodenia mozgu a reflexná. Posledný typ sa vyskytuje pod vplyvom určitých vonkajších podnetov, ktorými môže byť príliš jasné svetlo alebo hlasný hluk, prípadne silný nepríjemný zápach.
Dôležitá je aj denná doba, kedy sa podozrenie na záchvat začne. Nočná epilepsia sa objavuje počas spánku; príznaky mozgovej aktivity u dospelých sú charakterizované mimovoľným močením a hryzením jazyka.
Príznaky epileptického záchvatu

IN Každodenný život Bez zjavných prejavov neurologickej povahy nie je možné rozpoznať človeka trpiaceho chronickým ochorením. A iba príznaky epilepsie u dospelých vyjadrené kŕčmi sú potvrdením diagnózy pre ostatných. Existujú však aj takzvané aury, predchádzajúce príznaky epileptického záchvatu, v závislosti od oblasti poškodenia mozgu:
- temporo-parietálny. Pozorujú sa mentálne abnormality, ako je demencia a prejav emócií nevhodných pre danú situáciu;
- časový. Poruchy pachu, falošné chuťové vnemy;
- parietálny Zriedka videný. Vyvoláva iluzórne vnímanie neprítomnosti alebo nesprávnej polohy končatín;
- tylový Optický podvod s jasnými obrázkami, viacfarebnými zábleskami svetla alebo úplnou tmou pred očami;
- čelný Otočenie hlavy, prevrátenie očí.
Pacient s epilepsiou pociťuje motorickú dysfunkciu, ktorá vyvoláva zle koordinované pohyby, reč sa stáva nezrozumiteľnou a objavujú sa sluchové halucinácie. Zhoršenie stavu sprevádzajú vegetatívne komplikácie: dusenie, tachykardia, bledý tón pleti, zvracanie, necitlivosť končatín.
Fokálne, čiastočné záchvaty

Začať patologický proces stačí konvulzívne zameranie určitých mozgových štruktúr. Príznaky a symptómy sa objavia v závislosti od miesta postihnutej epileptickej oblasti. Pacient môže byť pri vedomí v prípade jednoduchého záchvatu a v bezvedomí v jeho zložitom priebehu. Čiastočné, fokálne záchvaty epilepsie majú niekoľko typov.
Motor, motor. Slabosť a kŕče vo svaloch, končatinách, kontrakcia hrtana. Sprevádzané neprirodzeným otáčaním hlavy, činnosťou očí a krikom.
Užitočné vedieť: Nodulárna skleróza – rozsudok smrti alebo len test?
Senzorické, citlivé. Pocit elektrického výboja prechádzajúceho telom, pálenie a brnenie, necitlivosť končatín. Hviezdy a iskry, záblesky pred očami, zvonenie, tinitus.
Vegetatívno-viscerálny. Sčervenanie tváre, hojné slinenie, smäd. Môže sa objaviť pocit nepohodlia v bruchu a hrudka v krku.
Mentálne. Zmeny osobnosti, zvýšené potenie, emočná nestabilita. Dospelý pociťuje dočasnú stratu pamäti, ktorá sa po niekoľkých sekundách vráti. Sprevádzané halucináciami, bludmi, stratou priestorových hraníc.
Generalizovaný záchvat

Aura alebo stav, ktorý sa objaví pred epileptickým záchvatom, trvá niekoľko sekúnd, po ktorých pacient upadne do bezvedomia. Generalizovaná forma epilepsie trvá do 2-3 minút, z toho asi 20 sekúnd je venovaných nástupu kŕčov. Počas útoku človek zažíva charakteristické príznaky ako chrapľavý, zrýchlený dych, pena v ústach, žily na krku vypuklé, čeľusť pevne zovretá. Táto forma neurologického ochorenia je sprevádzaná malými, absenciami a tonicko-klonickými záchvatmi.
Typické, jednoduché a atypické záchvaty absencie. Strata vedomia až na 10 sekúnd s trhaním viečok, nafukovaním krídel nosa, aktívnymi gestami a uvoľňovaním moču.
Myoklinické záchvaty. Príde a zrazu sa zastaví. Spôsobujú svalovú kontrakciu, objavujú sa motorické reflexy hlavy, rúk, zapájajú sa ramená.
Tonické záchvaty. Pohyby končatín sa zastavia na 1 minútu. Zvýšený svalový tonus a kŕče.
Klonické záchvaty. Dlhotrvajúca strata vedomia, pena z úst, kŕče, začervenanie kože.
Tonicko-klonické záchvaty. Komplexná forma epilepsie, pri ktorej sa klonické symptómy opakujú niekoľko minút a obeť pociťuje dočasnú stratu pamäti.
Atonické poruchy. Krátkodobá strata kontroly nad určitou svalovou skupinou: pád hlavy na jednu stranu, ochrnutie končatín.
Diagnostika

Pri epilepsii by sa mala okamžite poskytnúť lekárska pomoc, ale na stanovenie diagnózy a začatie liečby je potrebné dôkladné vyšetrenie prítomnosti štrukturálnych porúch mozgu. Diagnózu epilepsie predpisuje ošetrujúci neurológ v prípade jediného jasne vyjadreného záchvatu epileptológ navrhuje podstúpiť vyšetrenie.
Elektroencefalografia vám umožňuje vyhodnotiť aktivitu mozgu a silu elektrických impulzov, ktoré vytvára rôznych oblastiach kôry, identifikovať príčiny porúch spánku, straty vedomia, poruchy pamäti a mdloby.
MRI. Poskytuje vizuálne zobrazenie poranení, nádorov a krvácaní, cievneho riečiska a stavu nervového systému. Postup pomáha nájsť neurodegeneratívne procesy a hormonálne poruchy, ktoré vyvolávajú štrukturálne zmeny a abnormality mozgu.
Pozitrónová emisná tomografia, PET. Skúma anatómiu a funkčnú aktivitu mozgového tkaniva, zisťuje, či metabolizmus glukózy a metabolické procesy sú normálne, poskytuje informácie o hladinách kyslíka a bunkách, nádoroch a abscesoch.
Liečba epilepsie

Aby sa pacient vrátil do plnohodnotného života bez strachu z čakania na ďalší opakujúci sa epileptický záchvat, špecialisti rozhodujú o liečbe epilepsie u dospelých v závislosti od formy neurologickej poruchy, ktorá sa predtým zistila počas diagnostického procesu.
Lieky sa používajú na liečbu jedného zisteného prípadu epilepsie alebo s nejasnými príznakmi. Počas užívania liekov sa pacientom odporúča dodržiavať režim spánku a bdenia, je zakázané piť alkoholické nápoje a vyhnúť sa svetelným impulzom a dráždivým faktorom.
"Karbamazepín". Stabilizuje membrány neurónov, zvyšuje konvulzívny prah, koriguje zmeny osobnosti pri fokálnych záchvatoch, jednoduchých a zložitých záchvatoch. Denná dávka je až 200 mg 2-krát.
"Trileptal." Používa sa v monoterapii generalizovaných tonicko-klonických, komplexných parciálnych epileptických záchvatov so stratou vedomia a bez nej. Znižuje aktivitu prenosu impulzov, blokuje excitabilitu neurónov. Odporúčaná denná dávka je 600 mg 2-krát.
"Valparine." Zabraňuje vzniku epilepsie akejkoľvek formy, odstraňuje poruchy správania a duševné poruchy vznikajúce pri záchvate, zmierňuje záchvaty a nervový tik. Znižuje excitabilitu motorických oblastí mozgu. Denné množstvo liečiva je 10-30 mg na 1 kg telesnej hmotnosti dospelého človeka.
Chirurgická liečba epilepsie

bohužiaľ, medikamentózna terapia nie je schopný pomôcť pacientovi vo všetkých prípadoch. Je potrebné zvážiť opakujúce sa záchvaty, ktoré trvajú viac ako 30 minút a nezlepšia sa užívaním antiepileptík chirurgická liečba epilepsie u dospelých pomocou moderných mikrochirurgických technológií.
Ohnisková resekcia. Faktor provokujúci ochorenie, ako je fokálne poškodenie mozgovej kôry atrofiou, cystou alebo nádorom, je odstránený. U 65% ľudí po intervencii klesá frekvencia a trvanie záchvatu úspechom je úplné zotavenie pacienta.
Lobektómia a resekcia sa používajú, ak sa lézia nachádza v temporálnom laloku mozgu. Úplné zotavenie sa vyskytuje u 70 % pacientov s epilepsiou. Dôsledky chirurgického odstránenia: chvíľková strata pamäť, znížené zorné pole.
V prípade klonicko-tonických a atonických záchvatov alebo nemožnosti odstránenia postihnutej oblasti mozgu sa vykonáva kalosotómia. Zahŕňa úplnú alebo čiastočnú disekciu nervového impulzu prenášajúceho medzi hemisférami corpus callosum. Pozitívny výsledok sa považuje za zníženie epileptických prejavov.