Дисгормональная спондилопатия позвоночника. Дисгормональная спондилопатия (остеопороз позвоночник а) «скрытая эпидемия
Февраля 15, 2011
Из вертеброгенных заболеваний нервной системы меньше всего изучена гормональная спондилопатия. Гормональная спондилопатия, постклимактерический остеопороз, климактерическая спондилопатия, гормональный остеопороз, дисгормональная вертебральная декальцификация - все это названия одного и того же заболевания.
Такая терминологическая «пестрота» указывает на то, что заболевание неоднократно привлекало внимание исследователей-рентгенологов, биохимиков, неврологов и изучалось в различных аспектах. Можно пользоваться термином «гормональная спондилодистрофия», т.к. он, по сравнению с другими, несет в себе максимальную информацию о заболевании, поскольку содержит указание на локализацию процесса в позвоночнике, дистрофический характер морфологических изменений костной ткани и участие эндокринной системы. Однако, будем придерживаться международной терминологии «гормональная спондилопатия». Сущность заболевания заключается в том, что в результате нарушения метаболизма в костной ткани происходит нарушение архитектоники кости (в частности, позвонков). Под действием гравитационных сил, а также силы тяги окружающих мышц наблюдается изменение формы тел позвонков, что оказывает воздействие на нервные и сосудистые образования позвоночного столба и, в свою очередь, приводит к характерной неврологической симптоматике. Конечно же, ясно, что дистрофический процесс затрагивает всю костную систему, но преимущественно выражен в позвоночнике.
Химический состав живой кости, по современным данным, представляется следующим образом: вода - 50%, жир - 15,75%, оссеин - 12,4%, неорганические вещества (в основном соли кальция) - 21,85%. Костная ткань относится к соединительной ткани.
В ней различают три вида клеток: остеобласты, остеокласты и остеоциты.
Остеобласты
- клетки-созидатели. Они вырабатывают основное промежуточное вещество белковой природы (оссеин) и осаждают минеральные соли. Оссеин обусловливает эластичность кости, а минеральные соли - ее твердость. Сочетание в кости двух этих качеств придает ей характерную крепость и упругость. В юношеском возрасте в кости очень много остеобластов, особенно в области эпифизарного хряща. Благодаря их деятельности происходит быстрый рост костей в молодом организме. В зрелом возрасте остеобласты встречаются преимущественно в участках регенерации, там, где нужно восполнить целостность кости (трещины, переломы).
Остеоциты
- основные клетки, составляющие костную ткань. В количественном отноviievwvA они значительно превосходят остальные. Остеоцит можно назвать «высшим остеобластом», который в процессе своей жизнедеятельности оказался замурованным в ячейке, образованной основным межуточным веществом, и перестал функционировать.
Остеокласты
- клетки-разрушители, обладающие способностью выделять ферменты, растворяющие белковые и минеральные компоненты костной ткани. Их количество в кости увеличивается с возрастом.
Таким образом, наличие всех трех видов клеток в костной ткани обеспечивает стабильность обмена веществ в кости, а их различное соотношение в разные возрастные периоды определяет преобладание процессов построения или распада костной ткани как физиологического явления.
Костные клетки и промежуточное вещество располагаются концентрически вокруг канала, внутри которого проходят кровеносные сосуды и нервы, образуя остеон. Остеон - основная структурная единица кости. Остеоны располагаются на некотором отдалении друг от друга, а промежутки между ними заполнены циркулярными пластинами межуточного вещества. Расположение остеонов соответствует функциональной нагрузке на данную кость.
Из остеонов состоят более крупные структурные элементы кости - костные балки. От плотности залегания балок зависит структура кости. При рыхлом расположении костных балок образуется губчатое вещество кости, а при плотном - компактное вещество. Костные балки также расположены упорядочено в соответствии с нагрузкой.
Кость как орган активно участвует в обмене веществ, постоянно находится под влиянием нервной и гормональной деятельности организма, условий питания, степени физической нагрузки. Поэтому кость - весьма динамичная структура, способная быстро перестраиваться под влиянием внешних и внутренних факторов.
Гормональная спондилопатия
- термин собирательный. Он объединяет группу заболеваний, в основе которых лежат нарушения гормональной деятельности организма, приводящие к развитию остеопороза. Уменьшение плотности кости происходит с сохранением нормального соотношения между минеральным и органическим веществом, чем отличается от остеомаляции, когда наблюдается только деминерализация. Начиная с 40-летнего возраста, происходит уменьшение количества костной ткани. Это остеопороз физиологический. Если же уменьшение костной ткани несоразмерно возрасту больного, говорят о патологическом остеопорозе. Остеопороз характерен для всей костной ткани организма, но сильнее всего бывает выражен в местах, подверженных максимальной физической нагрузке. Поэтому в позвонках процесс развивается раньше и бывает более выражен, чем в других костях скелета. Данная патология чаще встречается у женщин в возрасте после 40 лет, что по времени совпадает с угасанием деятельности половых желез. Этот момент нашел отражение в некоторых из названий, приведенных выше.
Надо отметить, что до сих пор не существует единой четкой теории возникновения гормональной спондилодистрофии. Разные исследователи во главу угла ставят различные факторы, приводящие, по их мнению, к развитию остеопороза. Приведем основные положения этих теорий.
Эндокринная теория.
После менопаузы в организме снижается количество половых гормонов анаболического действия. Количество же гормонов катаболического действия остается неизменным. Этот дисбаланс приводит к нарушению нормального обмена веществ кости. В первую очередь страдает белковый обмен. В результате возникает дефицит белкового матрикса (оссеина). Минеральным солям негде откладываться и удерживаться, и это приводит к развитию остеопороза.
Теория кальциевого дефицита.
В норме, если в организм поступает недостаточное количество кальция, уменьшается его выделение с мочой. Но при наличии дефицита азота организм не может приспособиться к недостаточному поступлению кальция и выводит его с мочой по-прежнему в больших количествах.
Таким образом, остеопороз развивается в результате «неумения» организма перестроиться, приспособиться к новым условиям.
Выдвигаются два возможных варианта нарушения кальциевого обмена:
1) достаточное количество кальция в пище, но плохая его резорбция в организме;
2) достаточное количество в пище и хорошая резорбция кальция, но плохая его утилизация.
М.Г.Привес в своей алиментарной теории основным моментом развития остеопороза считает недостаточное поступление с пищей белка и минеральных веществ.
Существует мнение, что к остеопорозу может привести любое тяжелое и длительное заболевание организма, т.к. в этом случае налицо преобладание катаболизма.
С нарушениями эндокринной системы в период климакса связывают развитие остеопороза. Считают, что остеопороз в период менопаузы развивается у женщин, надпочечники которых выделяют недостаточное количество андрогенов (а функция яичников, вырабатывающих эстрогены, выпадает), что ведет к снижению биологической активности гормона щитовидной железы - кальцитонина. Кальцитонин же, обладая тропизмом к костной ткани, снижает уровень кальция и фосфора в плазме крови и блокирует резорбцию кости. В этих условиях «беззащитности» костной ткани любой фактор (стресс, недостаточное питание, болезнь) может вызвать остеопороз.
Имеются работы, указывающие на непосредственное участие в обменных процессах костной ткани витаминов, в частности, ретинола, аскорбиновой кислоты, кальциферола, токоферола. Из этого делается вывод, что недостаточное поступление этих витаминов также может нарушить обмен веществ в костной ткани и, как следствие, привести к остеопорозу.
Авторы всех приведенных теорий подтверждают их экспериментальными исследованиями. Все эти работы являются большим вкладом в изучение вопроса гормональной спондилодистрофии. Однако, все они имеют спорные моменты и не выдерживают критики по отдельным вопросам. Также терпят неудачу попытки объяснить происхождение заболевания с позиций какой-либо одной из теорий. В последние годы большинством авторов выдвигается тезис о полиэтиологичности данной болезни. Вероятно, это так и есть, и в каждом конкретном случае заболевания необходимо выявить причину развития гормональной спондилодистрофии именно у данного больного. Это необходимо для проведения адекватного лечения.
Клиника.
Существует прямая зависимость между выраженностью дистрофических изменений в костной ткани и клиническими проявлениями. В начале болезни не бывает симптоматики, которая бы беспокоила или настораживала больного и заставляла его обращаться к врачу. Поэтому о времени начала заболевания можно судить лишь на основании анализа отдельных анамнестических сведений, сообщаемых пациентом. Больные вспоминают, что до момента появления болей на протяжении нескольких лет (обычно трех-пяти) они испытывали ранее не известные им ощущения. Как правило, это бывает чувство усталости в спине, появляющееся во второй половине дня. Лицам, чья работа связана с длительными статическими нагрузками, приходится в течение рабочего дня несколько раз делать перерывы и отдыхать.
Боли
- наиболее характерный и выраженный симптом гормональной спондилопатии. Они появляются тогда, когда в костях процесс остеопороза уже достиг известной степени. Боли возникают в позвоночнике, грудине, ключицах, костях таза и конечностей. Больные определяют их как «ноющие, тянущие, жгучие». В области грудной клетки они нередко принимают опоясывающий характер. Уменьшению или полному исчезновению болей способствует принятие горизонтального положения или положения сидя, прислонившись спиной к спинке кресла и опершись руками о подлокотники. Больные сами находят подобные антальгические позы и при беседе охотно делятся этими «открытиями».
Характерной особенностью болей является отсутствие их четкой локализации. Часто приходится слышать жалобы на боли во всей спине или на то, что «болит все тело».
При объективном осмотре нередко определяются различные деформации позвоночного столба. Чаще наблюдается усиление грудного кифоза или кифосколиоза грудного отдела позвоночника, реже - поясничного гиперлордоза. При пальпации болезненность выявляется в области костных структур - остистых и поперечных отростков, дуг и тел позвонков, грудины, ключиц. Иногда болезненны бывают ребра, крылья подвздошных костей таза и трубчатые кости конечностей (обычно в области диафизов). Характерно развитие патогенирующей миофиксации, причем в вовлеченных в процесс мышцах пальпаторно можно определить очаги нейромиодистрофии. Из чувствительных расстройств преобладают корешковые синдромы с выраженным склеротомным компонентом. Все больные жалуются на быструю утомляемость, слабость. К вечеру обычно такие больные чувствуют себя абсолютно разбитыми. Такие ежедневные ощущения на протяжении длительного периода, хронически-прогредиентный характер заболевания приводят в большинстве случаев к развитию неврастенического синдрома.
Диагностика.
Для диагностики гормональной спондилопатии необходимо учитывать следующие моменты:
1) пол и возраст (чаще болеют женщины в возрасте после 40 лет);
2) анамнестические сведения о расстройствах половой сферы у женщин:
- позднее наступление месячных;
- бесплодие (полное или эпизодическое);
- воспалительные или дистрофические заболевания внутренних органов;
- новообразования половых органов;
- ранний климакс;
3) у мужчин:
- заболевания половых органов;
- снижение половой функции;
4) длительное безрезультатное лечение по поводу «радикулита», межреберной невральгии, остеохондроза и т.п.;
5) болезненность костных структур, а не суставов;
6) уменьшение роста пациента из-за снижения высоты тел позвонков;
7) двустороннее и/или полирадикулярное поражение;
8) хронически-рецидивирующее прогредиентное течение;
9) характерные изменения на рентгенограммах.
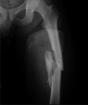
Основным диагностическим критерием остается рентгенологическое исследование (рис. 3.1ж). В зависимости от стадии процесса, на рентгенограмме можно увидеть следующие характерные изменения. При легкой степени остеопороза о наличии заболевания можно судить лишь по незначительному прогибанию замыкательных пластинок и усилению контуров тел позвонков. Часто эти изменения носят характер случайных находок при обследовании на предмет какой-либо другой патологии позвоночного столба, т.к. на этом этапе клинических проявлений может еще и не быть.
По мере усугубления процесса и снижения плотности костной ткани рентгенографическое изображение позвонков становится все более «прозрачным». При этом усиливается контраст между телом позвонка и его контуром. Создается впечатление, будто контуры обведены толстым карандашом. Под давлением упругого диска может произойти нарушение целостности замыкательных пластин с образованием узлов Шморля.
Диски имеют форму двояковыпуклой линзы, а тела позвонков, испытывая воздействие как со стороны дисков, так и мышц, вовлеченных в процесс миофиксации, могут принимать форму клина, катушки, рыбьих позвонков. За счет образования «клиньев» происходит усиление грудного кифоза, изменение осанки. Наблюдается снижение высоты тел позвонков без увеличения их поперечного размера - бревиспондилия. Реже бывает платиспондилия, когда, наряду со снижением высоты тела, происходит его расширение, позвонок как-бы «раздавливается».
При длительно текущем, нелеченном заболевании можно обнаружить компрессионные переломы, единичные или множественные.
Спондилопатия – это общий термин, объединяющий патологии позвоночника с дистрофического поражения. При этом главными признаками подобного состояния считаются болевой синдром и ограниченность подвижности. Заболевания такого типа могут проявляться по разным причинам, имея при этом примерно одинаковый механизм развития.
Особенности
Спондилопатия является общим термином для ряда патологий позвоночного столба. при этом они имеют дистрофические признаки поражения тканей суставов. Симптомы могут быть различными, но при этом есть и общие черты. Из-за дегенеративно-дистрофических процессов происходит травматизация костных тканей. В итоге начинают проявляться шипы-остеофиты. Обычно они располагаются на боковых поверхностях позвонков.
За счет таких разрастаний происходит существенное ограничение подвижности затронутого отдела. Но также нередко такие наросты провоцируют компрессию нервов и сосудов, что вызывает симптоматику неврологического ряда.
Помимо могут также проявиться и другие варианты клинической картины, включая смещение позвонков. Заболевания такого типа представлены целым перечнем кодов МКБ в зависимости от подтипов – М45-М49.
Виды и локализация
Существуют различные виды спондилопатий, которые могут соответственно затрагивать разные отделы позвоночника. При этом и факторы, провоцирующие проявление заболевания, также разняться.
Воспалительные
 Воспалительные спондилопатии могут быть инфекционного и неинфекционного происхождения.
Воспалительные спондилопатии могут быть инфекционного и неинфекционного происхождения.
В первом случае это могут быть поражения туберкулезом, сифилисом, стафилококком и так далее.
Для данной разновидности в большинстве случаев типично развитие общей интоксикации с температурой, головной болью, слабостью и так далее.
Неинфекционный подтип предполагает наличие процессов дегенеративно-дистрофического типа, которые начинаются обычно с поясничного отдела. При этом по мере прогрессирования состояния происходит нарастание болей в множественных узлах и ограничения подвижности.
В отличие от той же грыжи Шморля болевой синдром не связан с двигательной активностью, а потому может проявляться даже ночью в покое.
Важно! Неврологическая симптоматика при воспалительном неинфекционном спондилите вроде проявляется обычно уже на поздних стадиях.
Спондилоартроз

Дегенеративные
Дегенеративный спондилит развивается обычно на фоне соответствующих процессов и патологий, например, при . В процессе начинают разрушаться хрящевые ткани, что ведет к постепенной травматизации позвонков и перегрузке отдела. Это провоцирует развитие остеофитов.
Проявляется чаще всего в пояснице и чуть реже – цервикальная в шейном отделе. Крайне редко наблюдается в грудном отделе.
Остеохондроз

Гормональные
Данный тип спондилопатии может проявиться как под воздействием эндокринных патологий, нарушенного гормонального фона, так и из-за возрастных изменений. В процессе развития позвонки приобретают клиновидную форму и дают достаточно интенсивный болевой синдром. При такой разновидности могут быть диагностированы больному:
- Старческий ;
- Остеопоротическая спондилопатия;
- Спондилез и так далее.
То есть дисгомональных факторов в процессе может измениться форма позвонков, их местоположение, затрагиваются соседние с суставом ткани и многое другое.

Компрессионная
При компрессионной спондилопатии главным проявлением считаются неврологические симптомы. Они соответственно развиваются из-за компрессии нервных корешков. из-за таких нарушений происходит постепенная деформация позвонков. Часто параллельно протекает и заболевание ЦНС.
Больные могут ощущать различные расстройства чувствительности и иные подобные симптомы. Наиболее частыми причинами в данном случае выступают заболевания вроде сирингомиелии и спинной сухотки.
Сирингомиелгия

Инволютивная
Инволютивный тип спондилопатии типичен для лиц старше 50 лет. Примерно в этом возрасте процессы существенно снижают свою интенсивность, ухудшается состояние питания тканей, регенеративных процессов и иных функций тканей. Соответственно начинают активизироваться деструктивные процессы, которые поражают суставы. Немалую роль при этом играют гормональные изменения.
Важно! Инволютивная спондилопатия при отсутствии лечения оканчивается обездвиживанием области и инвалидностью.
Дистрофическая
Данный тип заболевания обычно проявляется на фоне соответствующих дистрофических и воспалительных патологий, включая и спондилоартрит. Соответственно и проявляется заболевание схожим образом – начинают деформироваться ткани, что приводит к увеличению нагрузки на область и постепенной деструкции. Это провоцирует неврологические и двигательные симптомы заболевания.
Спондилоартроз

Причины спондилопатии
Учитывая особенности конкретных видов, причин у подобного заболевания может быть очень много. В их число входят:
- Остеохондроз;
- Остеоартроз;
- Наследственная предрасположенность;
- Травмы;
- Нарушения врожденного характера;
- Инфекционные заболевания;
- Нарушения развития тканей;
- Возрастные изменения;
- Гормональные, эндокринные болезни;
- Голодание;
- Избыточный вес.
Нередко играет роль и объем физических нагрузок. В данном случае вредной будет как гиподинамия, так и интенсивные нагрузки на позвоночник. Поэтому важно в процессе лечения правильно скорректировать образ жизни.
Симптомы
 Симптоматическая картина может сочетать в себе ряд признаков. Для большей части спондилопатий типичны:
Симптоматическая картина может сочетать в себе ряд признаков. Для большей части спондилопатий типичны:
- Интенсивный ;
- Ограничение подвижности отдела;
- Проявление дискомфортных ощущений и без двигательной активности;
- Ощущение похрустывания, поскрипывания в спине, щелчки;
- Неврологические симптомы – онемение, покалывание в конечностях, жжение, головокружения, и так далее.
При инфекционном поражении также присутствуют признаки общей интоксикации, включая рост температуры, мигрень, головная боль, состояние вялости, ослабленности, тошнота и так далее вплоть до потери сознания.
Важно! При некоторых типах спондилопатии может меняться тип осанки, сглаживаться или усиливаться естественные изгибы позвоночника, ухудшаться походка и так далее.
Диагностировать подобное заболевание в целом можно, если провести правильный перечень манипуляций:
- УЗИ суставов;
- Миелографию;
- Бактериологическое исследование;
- Гормональные и тесты на биохимию.
Полученные данные позволяют достаточно точно определить стадию, степень поражения отдельных суставных элементов и сам тип патологии.
 В целом спондилопатия предполагает применение разносторонних методик. В одном случае достаточно поэтапного консервативного воздействия, а в некоторых требуется оперативное вмешательство. Большая часть патологий, если они не запущены, поддается лечению с помощью:ЛФК и массажа.
В целом спондилопатия предполагает применение разносторонних методик. В одном случае достаточно поэтапного консервативного воздействия, а в некоторых требуется оперативное вмешательство. Большая часть патологий, если они не запущены, поддается лечению с помощью:ЛФК и массажа.
При отсутствии эффекта от консервативного воздействия врачи могут назначить операцию, при которой могут быть:
- Удалены остеофиты;
- Удалены части позвонков или дисков;
- Проведена декомпрессия суставных элементов – сосудов, нервов.
В целом видов воздействия очень много. Нередко их комбинируют, чтобы добиться лучшего эффекта. Некоторые виды манипуляций способны остановить заболевание, а некоторые рассчитаны только лишь устранить признаки патологии и облегчить состояние больного.
Чем опасно заболевание
 У спондилопатии может быть достаточно много осложнений. В первую очередь стоит оговорить, что без лечения и реабилитации заболевания так или иначе, но оканчивается инвалидностью. Помимо этого могут проявиться:
У спондилопатии может быть достаточно много осложнений. В первую очередь стоит оговорить, что без лечения и реабилитации заболевания так или иначе, но оканчивается инвалидностью. Помимо этого могут проявиться:
- Обездвиживание пораженной области;
- Разрушение позвонков;
- Изменение осанки естественных изгибов позвоночного столба;
- Нарушение иннервации разных областей тела;
- Разрушение суставов конечностей;
- Нарушение кровообращения, тромбозы;
- Ухудшение работы внутренних органов и так далее.
Здесь работает принцип снежного кома. Стоит только запустить спондилопатию, как происходит нарушение процессов, которые провоцируют развитие следующего заболевания и так далее. То есть человек получает большой перечень необратимых состояний.
Прогноз
При спондилопатии прогнозы неоднозначные и будут зависеть от конкретного типа. Большая часть таких патологий лечению поддается только в контексте купирования. То есть можно остановить патологические процессы в организме и укрепить его. Но некоторые состояния, вроде болезни Бехтерева, лечению не поддаются и все равно будут прогрессировать, делая больного инвалидом.в целом скорость и выраженность течения патологий будет зависеть от того, насколько быстро человек обратился к врачу и насколько тщательно выполняет все предписания.
Спондилоартроз или артроз позвоночника является дегенеративно-дистрофическим заболеванием фасеточных суставов, при котором происходит разрушение хрящевой ткани.
В медицинской практике патология классифицируется на 4 степени. Это разделение обусловлено клинической картиной спондилоартроза.
Спондилоартроз 1 степени – причины и симптомы
Первая степень спондилоартроза является самой легкой и может быть спровоцирована следующими факторами:
- Травмы спины, а точнее позвоночного отдела – эта причина является наиболее распространенной.
- Врожденные аномалии позвоночника.
- Возрастные изменения суставов.
- Генетические нарушения формирования коллагеновых волокон, которые являются основным «строительным материалом» хрящевой ткани.
- Избыточный вес (ожирение) – такое состояние организма создает дополнительную постоянную нагрузку на позвоночник.
- Малоподвижный образ жизни, неправильная осанка, сидячая работа – эти факторы приводят к частым микротравмам позвоночных сочленений.
- Болезни, в результате которых происходит разрушение хрящей (ревматоидный артрит, остеохондроз).
- Эндокринные заболевания и аутоиммунные расстройства, которые приводят к нарушению процессов обмена веществ в организме (болезни щитовидной железы, сахарный диабет, системная красная волчанка).
Симптомы спондилоартроза 1 степени носят невыраженный характер, а зачастую отсутствуют совсем. Чаще всего отмечаются боли в спине, возникающие в утренние часы. Сразу после пробуждения больной ощущает некоторую скованность в пораженном отделе позвоночного столба.
При длительном статичном положении (нахождение в сидячей позе) тоже возникает болевой синдром, который ограничивает подвижность позвоночника.
«Прострел» — такое явление для спондилоартроза является типичным. Проявляется оно внезапной резкой болью в спине, спровоцированной наклоном или изменением позы.
Эти симптомы является свидетельством того, что в хрящевой ткани развивается дегенеративно-дистрофический процесс, происходит ее истирание, а связочный аппарат теряет свою эластичность.
Спондилоартроз 2 степени
 Спондилоартроз 2 степени является следствием невылеченного артроза позвоночника 1 степени. Именно на 2 стадии уже возможно диагностировать заболевание, поскольку в начале своего развития патология может протекать практически бессимптомно.
Спондилоартроз 2 степени является следствием невылеченного артроза позвоночника 1 степени. Именно на 2 стадии уже возможно диагностировать заболевание, поскольку в начале своего развития патология может протекать практически бессимптомно.
Труднее всего выявить спондилоартроз грудного отдела. Эта форма болезни дает о себе знать лишь на 3 стадии. Раннее диагностирование артроза позвоночника в грудном отделе возможно лишь случайно, при обследовании на предмет других заболеваний.
Спондилоартроз 2 степени имеет более выраженные симптомы:
- острые, непрекращающиеся боли после пробуждения или при резкой смене положения тела;
- ощущение скованности в определенном отделе позвоночного столба, которое устраняется выполнением физических упражнений;
- отечность мягких тканей в пораженной области.
Спондилоартроз 2 степени чаще всего вынуждает пациента обратиться к врачу. На этой стадии симптомы патологии становятся явными и причиняют человеку значительный дискомфорт.
Как лечить спондилоартроз
Спондилоартроз 1 степени можно лечить двумя методами – массажем и лечебной физкультурой. Массаж, выполненный профессионалом, и комплекс ЛФК, составленный врачом-ревматологом – вот основные мероприятия, при регулярном выполнении которых суставам гарантирована подвижность. Для защиты и восстановления хрящевой ткани зачастую врач назначает курс приема хондопротекторов.
Спондилоартроз 2 степени характеризуется яркими симптомами и в этом случае массажа и комплекса лечебной гимнастики при спондилоартрозе уже не достаточно. В этой стадии заболевания назначают курс лечения нестероидными противовоспалительными препаратами, которые снимут болевой синдром, воспаление и отек тканей.
Хондопротекторы в качестве терапевтических методов должны присутствовать обязательно. Больному показаны физиотерапевтические процедуры. Прием миорелаксантов обеспечит снятие мышечного спазма.
Спондилоартроз 2 степени изначально требует снятия болевых ощущений и воспалительного процесса. Все остальные терапевтические мероприятия назначаются только после того, как боль и воспаление удалось победить.
При спондилоартрозе необходимо принимать комплекс витаминов В. Эта мера гарантирует сохранение эластичности в хрящевой ткани и в связочном аппарате.
Артрит позвоночника: причины, симптомы, лечение заболевания.
Ревматоидный артрит позвоночника — это тяжелое системное заболевание, характеризующееся поражением позвоночника, а именно хрящевой прослойки, суставных поверхностей и связочного аппарата. Ревматоидный артрит относится к числу самых распространённых аутоиммунных заболеваний, которые плохо поддаются лечению и ведут к постепенной утрате физической активности и потере трудоспособности. Несмотря на то, что своевременная диагностика и начатое лечение помогает уменьшить дегенеративные изменения в суставах, вопрос об излечимости болезни до сих пор остро стоит в современной медицине. Артрит позвоночника при этом одно из самых тяжелых ревматических болезней, т.к. клинические проявления начинаются уже на запущенных стадиях болезни.
Ревматоидный артрит относится к числу самых распространённых аутоиммунных заболеваний, которые плохо поддаются лечению и ведут к постепенной утрате физической активности и потере трудоспособности. Несмотря на то, что своевременная диагностика и начатое лечение помогает уменьшить дегенеративные изменения в суставах, вопрос об излечимости болезни до сих пор остро стоит в современной медицине. Артрит позвоночника при этом одно из самых тяжелых ревматических болезней, т.к. клинические проявления начинаются уже на запущенных стадиях болезни.
Каковы причины болезни?
По поводу возникновения данного заболевания до сих пор идут споры среди ученых всего мира. В настоящее время выделяют несколько основных причин:
- Наследственность. Нарушение в хромасомном наборе приводит к передачи заболевания от поколения к поколению.
- Сбой в иммунной системе. В связи с нарушением иммунитета происходит нарушение гомеостаза организма, при этом специальные клетки, которые выполняют охранительную функцию, начинают атаковать собственные среды, а именно, соединительную ткань в организме человека, это лежит в основе аутоиммунного процесса
- Инфекции. Воздействие на организм некоторых вирусов (например, вирус Эпштейна-Барра, цитомегаловирус, вирус краснухи и герпеса) является катализатором для возникновения ревматоидного артрита.
Классификация ревматоидного артрита позвоночника.
Существует несколько классификаций ревматоидного артрита позвоночника, рассмотрим основные из них.
В зависимости от распространённости воспаления:
- Моноартрит – локализация воспаления между двумя соседними позвонками (одна область поражения)
- Олигоартрит – в воспаление вовлекаются 2 межпозвоночных сочленения
- Полиартрит – поражаются больше 2-х суставов позвоночника (генерализованная форма)
В зависимости от лабораторных показателей крови (ревматоидного фактора):
- Серонегативный – отсутствие в крови или синовиальной жидкости ревматоидного фактора (20 %)
- Серопозитивный – наличие в крови или синовиальной жидкости ревматоидного фактора (80%)
В зависимости от локализации воспаления в позвоночнике:
- Артрит шейного отдела позвоночника;
- Артрит грудного отдела;
- Артрит поясничного и крестцового отделов.
В зависимости от рентгенологической картины выделяют 4 стадии:
- Начальная. Характеризуется началом разрушения сустава и развитием остеопороза.
- Характеризуется сужением межсуставных щелей и признаками остеопороза.
- Присоединяются образование эрозий и наростов на костной и хрящевой тканях.
- Характеризуется сращением межпозвоночных промежутков, т.е. образованием анкилоза.
Симптоматика и физические изменения в суставах.
Клинические проявления болезни различны и включают себя не только поражения позвоночного тракта, но и других систем и органов. Также заболевание характеризуется не только местными изменениями в суставах, но и ухудшением общего состояния организма.
Начальный этап артрита позвоночника включает в себя следующие симптомы:
- Повышение температуры тела (до 37,8-38,5);
- Боли в глазах, в лобной области, головные боли;
- Общая слабость, быстрая утомляемость;
- Резкое снижение массы тела, потеря аппетита;
- Тошнота и рвота, головокружение;
- Слабость и спазм в мышцах.
Также уже вначале заболевания артритом появляется болезненность в пораженных отделах позвоночника. Боль начинается с утра, сопровождается скованностью и затруднением в движениях. После двигательной активности болезненные ощущения стихают.
Поражение каждого отдела позвоночника имеет свои особенности:
- Шейный отдел – интенсивные головные боли, головокружение. Возможно онемение мышц рук, кистей, груди. Затруднение движения в шеи. Является наиболее распространённым местом поражения.
- Грудной отдел – периодические боли в груди, схожие с болями при межреберной невралгии. Возможно затруднение дыхания, уменьшение экскурсии грудной клетки, одышка. Со временем возникает чувство онемения в верхних конечностях.
- Поясничный отдел – резкие продолжительные боли в проекции седалищного нерва (люмбоишалгия), порезы и чувства онемения в нижних конечностях, ягодицах. На поздних стадиях присоединяется нарушение работы пищеварительного тракта, мочевыводящей системы.
Помимо суставов ревматоидный артрит также поражает другие системы и органы:
- Кожа: появление плотных безболезненных узелков, сухость, шелушение
- Кровеносные сосуды: хрупкость, увеличение проницаемости сосудистой стенки, васкулиты и тромбоваскулиты. На поздних стадиях присоединяется поражение средних и крупных сосудов
- Сердце: уменьшение сократительной функции сердца, миокардиодистрофия, перикардит. Клинически проявляется нарушению сердечного ритма, слабыми болями в области сердца, патологическими шумам
- Почки: на поздних стадиях развивается амилоидоз (отложение белка — амилоида), гломерулонефрит
- Легкие: пневмонии, плеврит, образование ревматоидных узелков на гортани и плевре, легочная гипертензия
- Печень: гепатоз, амилоидоз, некроз гепатоцитов и, как следствие, цирроз печени.
- Нервная система: различные невропатии с ощущениями жжение, боли. Возможны судороги вплоть до потери сознания
- Пищеварительная система: амилоидоз, атрофические изменения, образование язв, колиты и энтериты.
Диагностика ревматоидного артрита позвоночника.
Диагностика начальных стадий аутоиммунного заболевания часто затруднительна. С присоединением типичных симптомов болезни, типичной лабораторной и рентгенологической картин, постановка диагноза не вызывает трудностей. При обнаружении первых симптомов болезни необходимо обратиться к врачу — терапевту, который, в свою очередь, при подозрении на аутоиммунное заболевание, направит к ревматологу. Обязателен осмотр невролога, травматолога, хирурга.
При обнаружении первых симптомов болезни необходимо обратиться к врачу — терапевту, который, в свою очередь, при подозрении на аутоиммунное заболевание, направит к ревматологу. Обязателен осмотр невролога, травматолога, хирурга.
Диагностика при артрите позвоночника складывается из нескольких частей:
1) Лабораторные исследования:
- Общий анализ крови: СОЭ (увеличение свидетельствует о воспалении), лейкоциты (увеличение свидетельствует об иммунных нарушениях), также смотрят тромбоциты, гемоглобин, эритроциты.
- Биохимический анализ крови: ревматоидные пробы (С-реактивный белок, Ревматоидный фактор и др.), Иммуноглобулины А, М, G, сиаловые кислоты, серомукоид (маркеры воспаления), также смотрят протеины, АЛТ, АСТ, КФК, КФК-МВ.
Наличие антицетруллиновых антител (тест АЦЦП) является маркером ревматоидного артрита.
- Анализ синовиальной жидкости может указывать на аутоиммунный характер заболевания. Наличие протеиновых комплексов, увеличение количества белка, снижение уровня глюкозы свидетельствует о ревматической природе заболевания. Жидкость при этом желтоватая, мутная с пониженной вязкостью.
2) Инструментальные методы исследования:
- Сцинтиграфия – радиоизотопный метод лечения, позволяющий определить воспалительные процессы в организме.
- Рентгенография – метод выбора, позволяющий определить не только стадию процесса, но и костные деформации: эрозии, остеопороз, анкилоз, наросты. Для определения стадии процесса разработаны специальные методы (по Шарпу, Ларсену).
- Артроскопия – микроскопическое исследование суставов. Данное исследование также позволяет взять материал для гистологического исследования.
- Магнитно-резонансная и компьютерная томография — один из современных методов исследования и определения объема поражения. Позволяет определить стадию, эрозии, наросты.
- Ультразвуковая диагностика – дополнительный метод исследования, позволяющий оценить состояние внутренних органов и распространённость аутоиммунного процесса.
Лечение артрита позвоночника.
В лечении артрита позвоночника важную роль играет комплексный подход. Ведь только грамотное сочетание терапии, физических упражнений, массажа позволяет не только остановить болезнь, но и вернуть пациента к полноценному образу жизни.
Лечение условно можно разделить на несколько видов:
Консервативное
Общая терапия включает назначение следующих групп препаратов:

Дополнительные методы лечения
С наступлением ремиссии артрита позвоночника рекомендуется проходить курсы массажа, заниматься лечебно — оздоровительной гимнастикой, плаванием, больше бывать на свежем воздухе. Хорошие результаты можно достичь с применением физиопрцедур: лазерная и магнитная терапия, парафиновые ванны, электрофорез, рефлексотерапия.
Лечение артрита народной медициной.
Народные методы лечения, в дополнении к традиционной медицине, позволяют снизить болевые ощущения, уменьшить воспаление.
- Жжение и болезненность в спине поможет уменьшить согревающие мази на основе красного перца, горчицы, камфоры и глицерина. Затем втирают содержимое в болезненный участок, накрывают пленкой и укутывают шерстяным платком.
- Компресс с медом обладает противовоспалительной активностью. Для его приготовления нужно смешать сок алоэ, 100 гр. меда и 100 гр. водки. Ингредиенты смешать, намочить марлю и приложить к пораженному артритом отделу позвоночника, оставить на ночь.
- Травяные настои подсолнечника, сельдерея хорошо помогают снять воспаления. Сухие травы заливают кипятком и настаивают в течение 1-2 часов. Принимают отвар 2 раза в день по 100 мл.
Лечебная гимнастика для позвоночника.
Ежедневные занятия гимнастикой в период ремиссии заболевания позволяют улучшить самочувствие, сделать суставы более подвижными и гибкими.
Упражнения на растяжения позвоночника помогают болезненные ощущения, улучшить подвижность и кровообращение в пораженных суставах. Благоприятное действие оказывают занятия пилатесом, йогой с подбором индивидуальной программы. Пешие прогулки, бег трусцой, плавание, скандинавская ходьба также благотворно влияют как на пораженный позвоночник, так и на организм в целом. Тренировки 1-2 раза в неделю можно довести до 4-5 разовых занятий.
Вот несколько упражнения, которые позволят уменьшить болезненность и снизят нагрузку на позвоночник:

Прогноз заболевания
Существуют факторы, по которым можно предположить прогноз ревматоидного артрита. Медленное течение болезни, возраст начала заболевания артритом больше 40-45 лет, редкие эпизоды обострения (не больше 1-3 в год) могут свидетельствовать о благоприятном прогнозе заболевания. При условии выполнения всех рекомендаций врача.
Если же обострения болезни возникают часто, ревматоидный артрит перешел на несколько отделов позвоночника, а также другие органы и ткани (сердце, почки, легкие, печень), при этом в лабораторных показателям обнаруживаются высокие цифры воспалительных маркеров, можно сделать вывод о неблагоприятном течении болезни. При этом высока вероятность потери трудоспособности и летального исхода заболевания.
Растяжка позвоночника – один из способов снять напряжение, увеличить расстояние между позвонками шейного, грудного и поясничного отделов и почувствовать себя «выросшим» на пару/тройку сантиметров.
Правила растягивания позвоночника

Условия жизни современного человека – это настоящее испытание для его спины. Список причин, влияющих на состояние межпозвоночных дисков, велик. Временно устранить напряжение помогут упражнения для растяжки позвоночника в домашних условиях. Делать их нужно правильно, иначе травмы и непредсказуемые последствия обеспечены:
- К тренировке приступайте ближе к вечеру.
- Начинайте с малой амплитуды.
- Первую неделю ограничьте количество повторений числом, комфортным для своего организма.
- Сосредоточьтесь на мышцах и расслабьте их.
Показания и противопоказания
Растяжка позвоночника инструментальными методами имеет среди врачей как сторонников, так и противников. Однако при некоторых заболеваниях спины она даёт неплохой терапевтический эффект. Это:
- смещение позвонков;
- нестабильность позвоночника;
- переломы тел позвонков.
Все перечисленные диагнозы поддаются лечению вытяжением, однако после каждой процедуры необходимо зафиксировать спину пациента в правильном положении.
Абсолютными противопоказаниями для проведения любого вида тракции, включая упражнения на растяжку позвоночника, являются:
- Воспаление спинномозговых оболочек и самого мозга.
- Операция на позвоночнике.
- Заболевания ЦНС.
- Любые психические расстройства, включая эпилепсию.
- Плохая свёртываемость крови.
- Второй и третий триместры беременности.
- Инфекционные заболевания.
Растяжка позвоночника при остеохондрозе запрещена!
Польза и вред тракции
Метод даёт явное облегчение после первых процедур. Однако при дегенеративных заболеваниях позвоночника (остеохондроз и одно из его осложнений, межпозвоночная грыжа) вытяжение не только не рекомендовано, но и опасно.
Стоит такому больному принять вертикальное положение после процедуры, как всё становится на свои места, а дегенеративные процессы значительно ускоряются. Вытяжка позвоночника при таком диагнозе растягивает теряющий эластичность межпозвоночный диск, он покрывается микротрещинами. При последующем сжимании происходит постепенное выдавливание пульпозного ядра и образование межпозвоночной грыжи. Ухудшение состояния обычно резкое, вплоть до потери сознания, в результате чего пациент может быть экстренно госпитализирован и отправлен на операционный стол.
Способы тракции позвоночника
Различают несколько способов растяжения. Это специальные устройства, называемые тракционными столами, подводные виды вытягивающих манипуляций, специальные упражнения и йога.
Первые два способа довольно рискованны, если пациент не имеет чёткого диагноза либо исследование его состояния проведено не полностью (либо с ошибками). Сухая тракция может проводиться вертикально и горизонтально. Горизонтальное вытяжение считается более щадящим. Подводное вытяжение также проводится на аппаратах и неплохо зарекомендовало себя среди профессиональных спортсменов.
Оптимальный вариант – комплекс упражнений как специальных, так и из восточных практик, в частности, йоги. Их основная цель – расслабление зажатых, скованных мышц, увеличение гибкости всех отделов позвоночника (шейного, грудного поясничного).
Упражнения для растяжки
Перед домашними занятиями нужно уяснить несколько простых правил. Вытягивать поясничный и грудной отделы спины лучше всего лёжа на ровной и твёрдой поверхности либо стоя на четвереньках. Проработку шейного отдела лучше проводить сидя, хотя можно и стоя. В этом случае лучше держаться за что-то устойчивое.
После занятий нужно расслабиться, лёжа на чём-нибудь твёрдом, и немного отдохнуть. Очень важно параллельно с упражнениями для растяжки позвоночника укреплять мышцы, поддерживающие позвоночный столб.
Проработка шейного отдела
Шея довольно уязвимая часть позвоночника. Позвонки здесь совсем небольшие и хрупкие, а мышцы почти всегда недостаточно сильные. Растягивание шейного отдела позвоночника можно делать с помощью гимнастики, что позволит сразу решить несколько задач:
- Снимет мышечный спазм.
- Улучшит кровообращение.
- Усилит питание головного мозга кислородом.
Упражнения для шейного отдела:
- Упражнение 1. Наклоны вперёд/назад. За основу всех упражнений для шеи взяты вьяямы йоги. Встаньте прямо (или сядьте и выпрямьтесь), сомкните колени и стопы, руки положите на колени (нулевое положение). Плавно опустите голову вниз, теперь сосредоточьтесь на позвонках шейного отдела. Потянитесь макушкой вперёд, одновременно попытайтесь достать подбородком грудь. Вернитесь в нулевое положение и медленно запрокиньте голову назад, снова сосредоточьтесь на позвонках шейного отдела, потянитесь макушкой, одновременно попытайтесь коснуться затылком области над лопатками. Примите исходную позу. Повторите 5 раз.
- Упражнение 2. Наклоны вправо/влево. Смысл упражнения и техника его выполнения аналогичны № 1. Только отклонять голову нужно сначала влево, попытавшись коснуться левым ухом плеча, а затем вправо, также попытавшись достать до плеча ухом. Плечи не поднимать.
- Упражнение 3. Потянитесь макушкой к потолку, одновременно начните опускать вниз плечи, как бы растягивая шейный отдел позвоночника.
Проработка грудного отдела

Эта часть спины наименее подвижна и реже всего страдает от межпозвоночных грыж и ущемления нервов. Однако упражнения для растяжки позвоночника и здесь будут полезны, если не диагностировано никаких серьёзных проблем:
- Упражнение 1. Встаньте на четвереньки. Руки параллельны бёдрам, голова смотрит вперёд, спина прямая. Вся поза напоминает журнальный столик. Теперь плавно выгнитесь, сделайте спину колесом. Одновременно потянитесь макушкой книзу, сделайте аналогичное усилие копчиком. Теперь плавно вернитесь в исходное положение и выгнитесь в обратную сторону. Макушку тяните вверх. Упражнение хорошо растягивает не только позвонки грудного отдела, но и шейного. Повторять пока не устанете. Но не переусердствуйте.
- Упражнение 2. Встаньте прямо, ноги на ширине плеч. Вытяните руки перед собой. Выгните спину колесом, потянитесь руками, выставив ладони вперёд. Физически ощутите, как увеличивается высота межпозвоночных дисков между грудными позвонками и расслабляются мышцы. Затем вернитесь в исходное положение и расслабьтесь. Для начала повторите 5 раз.
Проработка поясничного отдела

Поясница – самая уязвимая часть спины. Если никакие дистрофические изменения в телах позвонков и межпозвоночных дисков не диагностированы, можно заняться гимнастикой, растягивающий поясничный отдел позвоночника:
- Упражнение 1. «Делай как твоя кошка». Исходное положение – поза из упражнения 1 для растяжения мышц и связок грудного отдела позвоночника. Только в этом случае, наше тело поведёт себя иным образом. Вспомните кошку. Просыпаясь, она отставляется назад свою заднюю часть (поясничный отдел спины), усиленно тянется передними лапками, опускаясь мордочкой почти до земли, затем, касаясь животом поверхности пола, переходит в положение «передняя часть тела вверху» и активно тянется задними лапками. Потом выгибает спину колесом и отряхивается. Повторите действия животного. Задержитесь в положении «таз вверху», попробуйте коснуться лицом пола. Затем задержитесь в положении «голова наверху», потянитесь макушкой к потолку. Выгните спину дугой, потянув таз и голову книзу. Следите за мышцами. Вернитесь в исходное положение. Повторите 3 раза и расслабьтесь.
- Упражнение 2. Лягте на ровную, твёрдую основу. Сзади должна находиться какая-то прочная опора, за которую можно схватиться руками. Расслабьтесь. Возьмитесь руками за опору и потянитесь пятками вперёд, активно загибая пальцы на себя. Почувствуйте, как растягиваются мышцы и суставы поясничного отдела позвоночника.
Здесь приведена гимнастика всего из 7 упражнений. Для здорового позвоночника этого будет вполне достаточно, чтобы поддерживать его в нормальном состоянии долгие годы.
Правильное выполнение этого комплекса упражнений – лёжа либо стоя на четвереньках. Это связано с максимальным уменьшением нагрузки на спину в таких положениях.
Гимнастика на растяжку спины может быть рекомендована лечащим врачом при определённых заболеваниях спины. Если вы не знаете состояние своего позвоночника, заниматься самостоятельным подбором упражнений не стоит. Запишитесь на приём к специалисту. Он проведёт обследование и назначит комплекс упражнений, который поможет исправить ситуацию.
1283 0
Спондилопатия – это общее название различных заболеваний позвоночника. Характеризуются эти болезни разнообразными дистрофическими изменениями и сильными болями.
В 50 % случаев люди не обращаются ко врачу с острой болью в области позвоночника. Но со временем любая острая боль переходит в хроническую и приводит к серьезным осложнениям. Именно поэтому так важно вовремя обратиться к врачу.
Характерные особенности спондилопатии
Спондилопатия характеризуется патологическим состоянием скелетно-мышечного аппарата, при котором происходят различные дистрофические и дегенеративные изменения в тканях. Подвижность позвоночника в таких случаях несколько ограничивается.
Пациенты жалуются на боли в спине. Нервные окончания и капилляры защемляются. Это приводит к болезненным ощущениям и нарушению кровообращения.
При спондилопатии могут происходить различные анатомические изменения. Например, разрастание соединительной ткани на боковых стенках позвонков.
Также при этом заболевании бывают смещения соседних позвонков относительно друг друга. Нередко возникают истончения и нарушения целостности хрящевых дисков. В них появляются трещины, грыжи. В самих же очагах воспаления происходит образование отеков, а соединительные и мышечные ткани при этом воспаляются.
Причины возникновения
Чаще всего у людей возникают болезненные приступы в области позвоночника, которые связаны с мышечным перенапряжением или длительным нахождением в неудобной позе. Иногда боли в спине появляются из-за переохлаждения.
Обычно кратковременные боли проходят сами собой, не принося организму человека никаких осложнений. Но в некоторых случаях болевой синдром рецидивирует и переходит в хроническую форму.
Причинами спондилопатии могут быть такие факторы:
- Травмы (спортивные, в результате несчастных случаев, бытового характера), при которых механические повреждения твёрдых или мягких тканей спины дают толчок для развития патологических процессов в позвоночнике.
- Нарушение обменных процессов в организме из-за неполноценного питания, отсутствия витаминов, дефицита минеральных веществ.
- Гормональные заболевания вследствие сахарного диабета, дисфункции щитовидной железы, ожирения.
- Вирусные и бактериальные инфекции.
- Наследственность.
- Сильные нагрузки на позвоночник при тяжёлом физическом труде или усиленных спортивных тренировках.
- Возрастные изменения вследствие естественного старения.
Разновидности и симптомы
Спондилопатия может носить гормональный и дисгормональный характер.
Спондилопатия развивается по определённым фазам:
- На начальном этапе происходят небольшие изменения, которые, как правило, не вызывают у больных дискомфорта или болезненных ощущений. При этом появляются незначительные изменения в самой структуре ткани позвонков. Кость истончается, разрыхляется или уплотняется.
- Происходит деформация за счёт разрастания костной ткани по позвонкам. Развиваются дистрофические изменения непосредственно в хрящах и связках.
- Появляются видимые изменения в позвоночнике. Диски проседают, позвонки смещаются, появляется вогнутость, развивается мышечная слабость.
- Нарушение нормальной работы органа вследствие перелома, защемления нервного отростка или кровеносного сосуда, стеноза позвоночного канала.
Диагностика
 Для определения вида заболевания используются такие исследования, как рентген, компьютерная томография, МРТ (магнитно-резонансная томография), бактериологические исследования, анализ крови. С помощью рентгена можно увидеть, как изменилась структура позвонков, какие произошли сдвиги в хребте, а также степень уплотнения дисков. Степень минерализации костной ткани изучается с помощью аппаратного сканирования. Компьютерная томография детально обследует позвоночник, мышцы возле него и нервные окончания.
Для определения вида заболевания используются такие исследования, как рентген, компьютерная томография, МРТ (магнитно-резонансная томография), бактериологические исследования, анализ крови. С помощью рентгена можно увидеть, как изменилась структура позвонков, какие произошли сдвиги в хребте, а также степень уплотнения дисков. Степень минерализации костной ткани изучается с помощью аппаратного сканирования. Компьютерная томография детально обследует позвоночник, мышцы возле него и нервные окончания.
Анализ крови больных спондилопатией характеризуется увеличением скорости осадка эритроцитов. Показатель кальция у них ниже нормы. Кровь у пациентов вязкая, имеется склонность к образованию тромбоцитов. Процент содержания железа, цинка и кобальта невысок. Зато показатели в крови титана, меди и кремния – выше нормы. У мужчин отмечается повышенное количество тестостерона, а у женщин — эстрадиола.
О различных заболеваниях позвоночника, профилактике и лечении можно посмотреть на видео.
Лечение
Поставив диагноз, врач назначает терапевтическое лечение. При обменных нарушениях назначаются препараты, которые восполняют в организме нехватку минеральных веществ и витаминов. При эндокринных заболеваниях прописывают гормональные лекарства. При травмах больному назначают комплекс оперативных манипуляций. В некоторых случаях назначаются хирургические операции. При различных инфекциях проводится противомикробная терапия.
Для устранения симптомов заболевания применяют медикаменты гормонального (Гидрокортизон) и нестероидного (Диклофенак) характера. Эти препараты применяются для снятия воспаления и уменьшения боли. Для того чтобы восстановить хрящевую ткань назначают хондропротекторы (Хондроитин). Для снятия спазма мышц применяются миорелаксанты (Мидокалм).
Остеохондроз позвоночника лечится при помощи медикаментов и аппаратного лечения. Пациентам прописывают анальгетики, противовоспалительные (Ибупрофен), спазмолитические (Баклофен), антиоксидантные (Токоферол) средства.
Положительный результат даёт массаж, при котором укрепляются мышцы спины, проходят болевые ощущения, улучшается циркуляция крови и лимфы. Больным назначаются физиотерапевтические процедуры и иные мероприятия. При помощи специальных электрических препаратов воздействуют на определённые участки тела, при этом улучшается кровообращение, уменьшается боль, проходит отёк в тканях.
Одним из важнейших элементов лечения является лечебная гимнастика. Больным необходимо утром делать зарядку. Например, стоя на коленях выполнять прогибы спины; лёжа на кровати поднимать верхнюю часть туловища. Заниматься физическими упражнениями нужно для того, чтобы восстановить нормальную циркуляцию крови, растормошить застойные процессы, снять мышечные спазмы.
При комплексном лечении спондилопатии назначают радоновые ванны. Они обладают расслабляющим, иммуностимулирующим и обезболивающим действием.
Радоновые ванны имеют противопоказания, поэтому они разрешены только по назначению врача.
Остеопороз лечится препаратами кальция, витамином D, биофосфонатами (Фосамакс), кальцитонином, фторидом натрия, а также с помощью массажа и лечебной гимнастики.
При травматическом характере заболеваний позвоночника в зависимости от прогноза необходимо либо оперативное хирургическое вмешательство, либо постельный режим и иммобилизация. Пациентам назначают лекарства для стимуляции метаболизма (Ноотропил), улучшения циркуляции крови (Кавинтон), а также массаж и ЛФК.
Под спондилопатией подразумевается патологическое изменение костных структур и мышц, а также связочного аппарата. Они обусловлены развитием дегенеративно-дистрофического процесса в этих тканях.
Это проявляется в ограничении подвижности позвоночного столба, развитии болевого синдрома, нарушении нормальной микроциркуляции по периферическим отделам сосудистой сети. Причина подобных изменений кроется в спазме или компрессии нервных корешков или позвоночных сосудов.
Спондилопатия поясничного отдела (дисгормональная спондилопатия позвоночника, воспалительная, травматическая, гормональная спондилопатия): код по МКБ, генез болезни, условия для диагностики, лечение медикаментами и домашними средствами
Характерные особенности спондилопатии
Данное заболевание характеризуется следующими изменениями:
- на поверхностях позвонков начинают возникать утолщения и костные наросты (остеофиты);
- межпозвоночные диски становятся более тонкими, нарушается их целостность, в результате чего может возникнуть трещина, протрузия или грыжа;
- тела позвонков смещатся друг относительно друга;
- мышечная и соединительная ткань претерпевает воспалительные изменения, становится отечной, дистрофичной.
Причины возникновения
Существует несколько причин, когда развивается спондилоартропатия:
- перенесенная травма (она может быть спортивной, профессиональной, бытовой, после ДТП);
Внимание! Возникновение метаболических сдвигов по причине неправильного питания, недостаточного поступления в организм витаминов и микроэлементов, нарушений в работе гормональной системы (например, при сахарном диабете, избыточной массе тела, гипо- или гипертиреозе, изменении функции паращитовидной железы, надпочечников).
- воспаление бактериальной или вирусной этиологии;
- генетическая предрасположенность;
- чрезмерные физические нагрузки, которые могут быть связаны с профессиональной деятельностью или интенсивными спортивными тренировками (страдают, как правило, грузчики, шахтеры, строители, байдарочники, штангисты);
- возрастной инволютивный процесс в позвоночном хребте.
 Как нужно лечить спондилопатию спины у ребенка, взрослого?
Как нужно лечить спондилопатию спины у ребенка, взрослого? Разновидности и симптомы
Симптомы спондилоартрита напрямую зависят от формы заболевания:
- Имеет место выраженное повреждение дисков межпозвоночных, что характерно для остеопороза, сколиоза, спондилеза. При этом на первое место будут выступать:
- болезненные ощущения в области спины, которые иррадиируют в поясницу, шею, бедро или грудину (определяется локализацией воспалительного очага), их характер ноющий, колющий, дергающий или давящий;
- появление ограниченности в движениях, особенно при осуществлении наклона или поворота туловищем;
- мышечные волокна отечные, напряженные;
- кожные покровы теряют свою чувствительность, возникают парестезии.
- Развивается на фоне имеющегося инфекционного поражения, которое может быть вызвано сальмонеллой, хламидией, микобактерией туберкулеза, трихомонадой, вирусом гриппа. Признаками патологии будут:
- появление ломоты в костях, мышечных элементах;
- движения в позвоночнике становятся ограниченными;
- проявления интоксикационного синдрома;
- изменение нормальной работы различных внутренних органов.
- Сопутствует обменным нарушениям (дисгормональный процесс, эндокринный сбой). Пациенты будут жаловаться:
- появление расстройства нервной регуляции, которое проявляется присоединением раздражительности, повышенной тревожности, эмоциональной лабильности;
- необъяснимые колебания веса (это может быть, как набор лишних килограммов, так и резкое снижение веса);
- нарушения в половой сфере (эректильная дисфункция, сниженное либидо);
- позвонки претерпевают выраженную деформацию, начинают смещаться;
- активно растут остеофиты;
- мышцы становятся ригидными.
Внимание! Связано с возрастными дегенеративными изменениями. При этом поражаются скелетная мускулатура и продольные связки. У таких пациентов можно увидеть сформировавшийся кифоз (или, как его называют в простонародье, горб) или выраженные изменения конфигурации позвоночника (сколиоз).
- Остеопенический, остеопоротический процесс. При этом происходит активное выведение кальция, кости становятся пористыми и склонными к образованию переломов даже при незначительных травматических воздействиях.
- Неврогенная форма, характерная для сирингомиелии, спинной сухотки. Симптомы следующие:
- деформация поясничного, грудного отдела;
- потеря чувствительности, вплоть до развития онемения;
- начинают выпадать рефлексы;
- нарушаются движения;
- страдает функция органов зрения, слуха;
- человек не может нормально ориентироваться в пространстве;
- страдает обмен веществ.
- Диспластическая форма. Она развивается у детей и подростков.
Стадии заболевания
Болезнь проходит следующие этапы развития:
- начальный этап незначительных изменений;
- образование остеофитов, поражение хряща, связок;
- появляются видимые изменения, присоединяется мышечная слабость;
- стадия декомпенсации, когда имеется стеноз канала позвоночника, компрессия сосудисто-нервного пучка.
Диагностика
Для постановки правильного диагноза врачу необходимы результаты:
- опроса, общего осмотра пациента;
- КТ или МРТ;
- рентгеновского снимка (рентгенодиагностика играет ведущую роль);
- анализы крови (клинический, биохимический, общий гормональный фон, уровень специфических гормонов);
- бактериологические исследования.
Лечение
Терапия направлена на устранение проявлений основной патологии и оказание симптоматической помощи больному. Она включает:
- назначение витаминно-минеральных комплексов;
- гормональных средств;
- антибактериальных препаратов;
- НПВС;
- хондропротекторов;
- миорелаксантов;
- физиотерапевтические процедуры;
- лечебный массаж.
Если имеет место травма позвоночника, то выполняется операция. При этом темпы заживления будут зависеть от объема хирургического вмешательства.
 Каков риск получения инвалидности при заболевании?
Каков риск получения инвалидности при заболевании? Лечение спондилопатии эффективно в начале, когда еще можно вернуть пациента к привычному образу жизни. Но чем позже начата терапия, тем сложнее бороться с появившимися изменениями.
Еще:
Правили ухода за больными после перенесенного инсульта в домашних условиях Шейный отдел позвоночника: что такое ункоартроз, методы диагностики и лечения